Notre peau, le plus grand organe de notre corps, agit comme une barrière vitale qui nous protège du monde extérieur. Toutefois, ce bouclier protecteur n'est pas impénétrable. Elle peut être sujette à diverses infections, dont les plus courantes sont les mycoses. Ces infections, causées par des organismes microscopiques appelés champignons, peuvent affecter diverses parties de la peau, provoquant une gêne, une irritation et parfois des complications plus graves si elles ne sont pas traitées.
Il est essentiel de comprendre les infections cutanées fongiques pour préserver la santé et le bien-être de la peau. Ce guide complet se penche sur le monde des infections cutanées fongiques, en explorant leurs causes, leurs types, leurs symptômes, leurs traitements et, surtout, les mesures préventives que vous pouvez prendre pour garder votre peau saine et exempte de champignons.
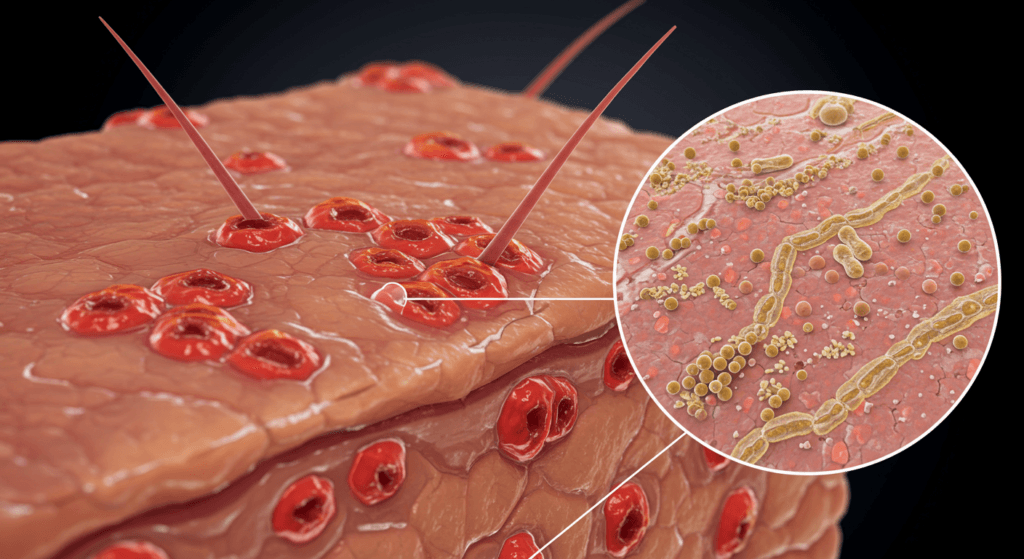
Qu'est-ce qu'une infection fongique de la peau ?
Les infections fongiques de la peau, également appelées mycoses, sont des affections courantes causées par des organismes microscopiques parasites appelés champignons. Ces champignons se développent dans des environnements chauds et humides et peuvent vivre sur les tissus morts des cheveux, des ongles et des couches externes de la peau. Bien qu'il existe de nombreux types de champignons, seule une petite fraction d'entre eux est responsable des infections cutanées chez l'homme.
Ces infections ne sont pas seulement un désagrément mineur ; elles peuvent avoir un impact significatif sur votre qualité de vie, en provoquant des démangeaisons, des rougeurs, une desquamation et de l'inconfort. Dans certains cas, en particulier chez les personnes dont le système immunitaire est affaibli, les infections fongiques peuvent s'aggraver et se propager au-delà de la peau.
Types de champignons à l'origine d'infections cutanées
Plusieurs types de champignons peuvent provoquer des infections cutanées. Les catégories les plus courantes sont les suivantes :
- Dermatophytes : Ce sont les responsables les plus fréquents des infections fongiques de la peau. Les dermatophytes sont un groupe de champignons qui se développent sur la kératine, une protéine présente dans la peau, les cheveux et les ongles. Les infections causées par les dermatophytes sont souvent appelées "tinea", du nom de la partie du corps affectée (par exemple, tinea pedis pour le pied d'athlète). Les dermatophytes les plus courants sont Trichophyton, Microsporumet Epidermophyton espèces.
- Levures : Les levures sont un autre type de champignon qui peut provoquer des infections cutanées. Candida sont les levures les plus couramment responsables des infections cutanées, en particulier des infections de la peau. Candida albicans. Les infections à Candida se rencontrent souvent dans les zones humides du corps, telles que l'aine, les aisselles et la bouche. Malassezia est un autre type de levure qui peut provoquer des affections cutanées telles que le pityriasis versicolor (une décoloration de la peau) et la dermatite séborrhéique (une affection cutanée courante provoquant des plaques squameuses et des pellicules).
- Moules : Bien que moins fréquentes que les dermatophytes et les levures, certaines moisissures peuvent également provoquer des infections cutanées, en particulier chez les personnes dont le système immunitaire est affaibli.
Conditions favorisant la croissance fongique
Les champignons se développent dans des conditions spécifiques, ce qui rend certains environnements et habitudes plus propices aux infections cutanées fongiques. Ces conditions favorables sont notamment les suivantes
- Chaleur et humidité : Les champignons se développent dans des environnements chauds et humides. Les zones du corps qui ont tendance à retenir l'humidité, comme les pieds moites, les plis de l'aine et les zones situées sous les plis de la peau, sont particulièrement vulnérables.
- Mauvaise hygiène : Des pratiques d'hygiène inadéquates, telles que des lavages peu fréquents, un séchage insuffisant de la peau après le bain et le port de vêtements humides, peuvent créer un terrain propice à la prolifération des champignons.
- Système immunitaire affaibli : Les personnes dont le système immunitaire est affaibli par des maladies telles que le VIH/SIDA, le diabète ou des médicaments immunosuppresseurs sont plus susceptibles de contracter des infections fongiques, car leur organisme est moins apte à lutter contre la prolifération des champignons.
- Vêtements et chaussures serrés : Le port de vêtements et de chaussures serrés et non respirants peut emprisonner l'humidité et la chaleur contre la peau, créant ainsi un environnement idéal pour la croissance des champignons.
- Contact avec des personnes ou des animaux infectés : Les infections fongiques peuvent être contagieuses et se propager par contact direct avec des personnes ou des animaux infectés ou des surfaces contaminées.
- Certaines conditions médicales : Des maladies telles que le diabète et l'obésité peuvent augmenter le risque d'infections fongiques en raison de facteurs tels qu'une mauvaise circulation, des plis cutanés et une réponse immunitaire affaiblie.
Types courants d'infections fongiques de la peau
Les infections fongiques de la peau peuvent se manifester sous différentes formes, en fonction du type de champignon impliqué et de la zone du corps touchée. Voici quelques-uns des types les plus courants :
- Pied d'athlète (Tinea Pedis) : Il s'agit de l'une des infections cutanées fongiques les plus répandues, qui touche généralement les pieds, en particulier entre les orteils. Elle se caractérise souvent par des démangeaisons, des brûlures, des picotements, des rougeurs, des squames et des gerçures. Le pied d'athlète est très contagieux et se propage généralement dans les environnements humides tels que les piscines, les vestiaires et les douches.
- Teigne (Tinea Corporis, Tinea Cruris, Tinea Capitis) : Malgré son nom, la teigne n'est pas causée par des vers mais par des champignons dermatophytes. Elle se manifeste par des éruptions cutanées circulaires, surélevées, squameuses et prurigineuses, qui ont souvent l'aspect d'un anneau. La teigne peut toucher différentes parties du corps :
- Tinea Corporis : Teigne du corps, apparaissant sur le tronc, les bras ou les jambes.
- Tinea Cruris (démangeaisons) : La teigne de l'aine, fréquente chez les sportifs et les personnes qui portent des vêtements serrés.
- Tinea Capitis : Teigne du cuir chevelu, affectant principalement les enfants et provoquant des plaques squameuses, la chute des cheveux et parfois une inflammation.
- Infections à levures (candidose cutanée) : Ces infections sont causées par Candida et se manifestent généralement dans les zones humides telles que les plis cutanés, l'aine, les aisselles et sous les seins. Les symptômes comprennent des rougeurs, des démangeaisons, des brûlures et un écoulement blanc crémeux. Le muguet buccal (candidose dans la bouche) et les infections vaginales à levures sont également des formes courantes d'infections à Candida.
- Champignons de l'ongle (Onychomycose) : Les mycoses des ongles affectent les ongles, généralement ceux des orteils, et provoquent un épaississement, une décoloration (jaunâtre ou blanchâtre), une fragilité et parfois une douleur ou une gêne. Les mycoses des ongles sont souvent persistantes et peuvent être difficiles à traiter.
- Pityriasis Versicolor (Tinea Versicolor) : Cette infection fongique, causée par Malassezia La levure de bière se traduit par des taches de décoloration de la peau, généralement sur le tronc, le cou et la partie supérieure des bras. Ces taches peuvent être plus claires ou plus foncées que la peau environnante et peuvent devenir plus visibles en été.
- Dermatite séborrhéique : Bien qu'il ne s'agisse pas uniquement d'une infection fongique, Malassezia La levure joue un rôle important dans la dermatite séborrhéique, une affection cutanée inflammatoire courante qui provoque des plaques squameuses, floconneuses et prurigineuses, souvent sur le cuir chevelu (pellicules), le visage et la poitrine.
Symptômes des infections fongiques de la peau
Les symptômes des infections fongiques de la peau peuvent varier en fonction du type d'infection et de la zone affectée. Toutefois, les symptômes les plus courants à surveiller sont les suivants :
- Démangeaisons : Les démangeaisons persistantes sont un symptôme caractéristique de nombreuses infections fongiques de la peau. Les démangeaisons peuvent varier de légères à intenses et peuvent s'aggraver si l'on se gratte.
- Rougeur : La zone cutanée affectée devient souvent rouge et enflammée.
- Écaillage ou écaillage : La peau peut devenir sèche, écailleuse et squameuse, avec une desquamation ou des craquelures.
- Brûlure ou piqûre : Une sensation de brûlure ou de piqûre, en particulier dans des zones telles que les pieds ou l'aine, est fréquente dans le cas du pied d'athlète et de l'eczéma marginé.
- Éruptions cutanées : Les infections fongiques se présentent souvent sous la forme d'éruptions cutanées qui peuvent être circulaires, en forme d'anneau ou irrégulières.
- Cloques ou vésicules : De petites cloques ou des vésicules remplies de liquide peuvent se développer dans certaines infections fongiques, en particulier le pied d'athlète.
- Décoloration : Le pityriasis versicolor provoque des taches de décoloration de la peau, qui peuvent être plus claires ou plus foncées que la peau environnante. Les mycoses des ongles peuvent entraîner une décoloration des ongles (jaunâtre ou blanchâtre).
- Épaississement ou fragilité des ongles : La mycose de l'ongle entraîne un épaississement, une fragilité et une modification de la texture de l'ongle.
- Perte de cheveux (en cas de tinea capitis) : La teigne du cuir chevelu peut provoquer des chutes de cheveux par plaques, souvent accompagnées d'une desquamation et d'une inflammation.
Il est important de noter que ces symptômes peuvent également être associés à d'autres affections cutanées. Il est donc essentiel de consulter un dermatologue pour un diagnostic et un traitement appropriés si vous soupçonnez une infection fongique de la peau.
Causes et facteurs de risque des infections fongiques de la peau
Comprendre les causes et les facteurs de risque des infections cutanées fongiques peut vous aider à prendre des mesures préventives. Les principaux facteurs contribuant à ces infections sont les suivants
- Exposition aux champignons : Le contact direct avec les champignons est la principale cause des infections cutanées fongiques. Cela peut se produire par :
- Contact avec des personnes ou des animaux infectés : Partager des objets personnels comme des serviettes, des vêtements ou des chaussures avec une personne infectée ou toucher des animaux de compagnie infectés peut propager des champignons.
- Surfaces contaminées : Marcher pieds nus dans des lieux publics tels que les piscines, les vestiaires, les douches et les gymnases expose les pieds aux champignons présents sur ces surfaces.
- Le sol et les plantes : Certains champignons vivent dans le sol et sur les plantes, et le contact direct peut entraîner des infections, en particulier pour les jardiniers ou les amateurs de plein air.
- Facteurs environnementaux :
- Climats chauds et humides : Le temps chaud et humide favorise la croissance des champignons et augmente le risque d'infections.
- Transpiration : La transpiration excessive, en particulier dans les zones fermées comme les pieds et l'aine, crée un environnement humide favorable aux champignons.
- Pratiques d'hygiène :
- Mauvaise hygiène : Des bains ou des douches peu fréquents, un séchage insuffisant de la peau et le port de vêtements souillés peuvent augmenter le risque.
- Partage d'objets personnels : Le partage de serviettes, de rasoirs, de chaussettes, de chaussures et d'autres objets personnels peut faciliter la transmission des champignons.
- Facteurs liés au mode de vie :
- Vêtements et chaussures serrés : Le port de vêtements et de chaussures serrés et non respirants retient l'humidité et la chaleur, ce qui favorise la croissance des champignons.
- Activités sportives : Les sportifs sont plus exposés en raison de la transpiration accrue, du partage des vestiaires et de l'utilisation fréquente des douches publiques.
- Conditions médicales et médicaments :
- Système immunitaire affaibli : Des affections telles que le VIH/SIDA, le diabète, les maladies auto-immunes et les médicaments qui suppriment le système immunitaire (par exemple, les corticostéroïdes, la chimiothérapie) augmentent la susceptibilité aux infections fongiques.
- Utilisation d'antibiotiques : Les antibiotiques peuvent perturber l'équilibre naturel des micro-organismes de la peau, ce qui peut favoriser la prolifération des champignons.
- L'obésité : Les plis cutanés des personnes obèses peuvent retenir l'humidité et créer un environnement favorable aux infections fongiques.
- Le diabète : Les personnes atteintes de diabète sont plus sujettes aux infections, y compris les infections fongiques, en raison de l'altération de la circulation et de la fonction immunitaire.
- L'âge : Les très jeunes enfants et les adultes plus âgés peuvent être plus sensibles à certaines infections fongiques.
Diagnostic des infections fongiques de la peau
Un diagnostic précis est essentiel pour un traitement efficace des infections fongiques de la peau. Un dermatologue peut généralement diagnostiquer une infection fongique de la peau grâce aux éléments suivants :
- Examen physique : Le dermatologue examine visuellement la peau affectée et note l'apparence, l'emplacement et la distribution de l'éruption ou des lésions. Le schéma et les caractéristiques de l'éruption fournissent souvent des indices sur le type d'infection fongique.
- Antécédents médicaux : Le dermatologue s'informera de vos antécédents médicaux, notamment de toute affection préexistante, de tout médicament, de tout facteur lié au mode de vie et de toute exposition potentielle susceptible de contribuer à l'infection.
- Grattage de la peau (préparation au KOH) : Il s'agit d'un test diagnostique courant et rapide. Le dermatologue prélève délicatement un petit échantillon de squames sur la zone affectée. L'échantillon est ensuite placé sur une lame de microscope contenant une solution d'hydroxyde de potassium (KOH). Le KOH dissout les cellules de la peau, ce qui rend les éléments fongiques (hyphes ou spores) plus visibles au microscope. Ce test permet de confirmer rapidement la présence de champignons.
- Culture fongique : Dans certains cas, une culture fongique peut être nécessaire, en particulier si le diagnostic est incertain ou si l'infection est grave ou récurrente. Un raclage de la peau ou une coupe d'ongle est prélevé et envoyé à un laboratoire pour cultiver le champignon dans un milieu de culture. Cela permet d'identifier le type spécifique de champignon à l'origine de l'infection, ce qui peut guider les décisions thérapeutiques, en particulier pour les infections résistantes.
- Biopsie de la peau (rarement nécessaire) : Dans les cas rares, complexes ou atypiques, une biopsie de la peau peut être pratiquée. Un petit échantillon de peau est prélevé et examiné au microscope afin d'exclure d'autres affections et de confirmer l'infection fongique.
Options de traitement des infections fongiques de la peau
Le traitement des infections cutanées fongiques dépend du type et de la gravité de l'infection. Les options vont des médicaments en vente libre aux médicaments antifongiques délivrés sur ordonnance :
- Médicaments antifongiques en vente libre : Les crèmes, lotions, sprays et poudres antifongiques en vente libre sont souvent efficaces pour les infections cutanées fongiques légères à modérées telles que le pied d'athlète, l'eczéma marginé et la teigne. Les ingrédients antifongiques courants en vente libre sont les suivants
- Clotrimazole
- Miconazole
- Terbinafine
- Tolnaftate
- Undécylénate
- Médicaments antifongiques sur ordonnance : Pour les infections fongiques plus graves, étendues ou persistantes, ou pour les mycoses des ongles et les teignes du cuir chevelu, il est souvent nécessaire de prescrire des médicaments antifongiques. Ces médicaments sont plus puissants et plus efficaces que les médicaments en vente libre et peuvent être prescrits sous forme topique ou orale :
- Antifongiques topiques sur ordonnance : Des crèmes et des pommades antifongiques plus puissantes contenant des ingrédients tels que le kétoconazole, l'éconazole, le ciclopirox et la nystatine peuvent être prescrites pour les infections cutanées.
- Médicaments antifongiques oraux : Pour les mycoses des ongles, les teignes du cuir chevelu et les infections cutanées graves, des médicaments antifongiques oraux sont souvent nécessaires. Les antifongiques oraux les plus courants sont la terbinafine, l'itraconazole, le fluconazole et la griséofulvine. Les antifongiques oraux sont pris par la bouche et agissent de manière systémique pour combattre l'infection. Ils nécessitent généralement un traitement plus long (de plusieurs semaines à plusieurs mois) et peuvent avoir des effets secondaires, d'où l'importance d'un suivi régulier par un médecin.
- Shampooings et lavages antifongiques sur ordonnance : Pour la teigne du cuir chevelu et la dermatite séborrhéique, des shampooings antifongiques sur ordonnance contenant du kétoconazole, du sulfure de sélénium ou du ciclopirox peuvent être prescrits pour aider à contrôler la prolifération fongique et à réduire les symptômes. Des lavages antifongiques peuvent également être prescrits pour les infections corporelles.
- Remèdes à domicile et mesures de soutien : Si les remèdes maison ne permettent pas à eux seuls de guérir les infections fongiques, ils peuvent néanmoins soulager les symptômes et soutenir le traitement :
- Bonne hygiène : Maintenez une bonne hygiène en lavant quotidiennement la zone affectée avec de l'eau et du savon, et en la séchant soigneusement, en particulier dans les plis cutanés.
- Garder la peau sèche et fraîche : Portez des vêtements amples et respirants, et changez rapidement les vêtements qui transpirent. Utilisez des poudres absorbantes (comme le talc, s'il est toléré) dans les zones sujettes à l'humidité.
- Éviter les irritants : Évitez les savons, les détergents et les parfums agressifs qui peuvent irriter la peau et aggraver les symptômes.
- Compresses fraîches : Les compresses froides peuvent aider à calmer les démangeaisons et l'inflammation.
- Tremper les pieds (pour le pied d'athlète) : Tremper les pieds dans de l'eau salée ou dans une solution de vinaigre diluée peut aider à assécher les ampoules et à soulager les démangeaisons du pied d'athlète.
Il est essentiel de consulter un dermatologue pour obtenir un diagnostic et un traitement adéquats des infections fongiques de la peau. L'utilisation de médicaments en vente libre pendant des périodes prolongées ou en cas d'infection grave peut retarder les soins appropriés et entraîner des complications ou une récidive. Un dermatologue peut diagnostiquer avec précision le type d'infection fongique, recommander le plan de traitement le plus efficace et suivre vos progrès.
Prévention des infections fongiques de la peau : Mesures proactives pour une peau saine
Mieux vaut prévenir que guérir. L'adoption de mesures préventives peut réduire considérablement le risque de développer des infections cutanées fongiques :
- Pratiquer une bonne hygiène :
- Se doucher ou se baigner régulièrement : Lavez votre corps quotidiennement avec de l'eau et du savon, surtout après avoir transpiré ou fait de l'exercice.
- Sécher soigneusement la peau : Après la baignade ou la natation, veillez particulièrement à assécher les plis cutanés, les espaces entre les orteils et la région de l'aine.
- Se laver les mains fréquemment : Lavez-vous les mains soigneusement et fréquemment, surtout après avoir été dans des lieux publics ou avoir touché des surfaces potentiellement contaminées.
- Garder la peau sèche et fraîche :
- Portez des vêtements amples et respirants : Choisissez des vêtements en coton ou d'autres tissus respirants qui évacuent l'humidité. Évitez les vêtements synthétiques moulants.
- Porter des chaussures respirantes : Optez pour des chaussures fabriquées dans des matériaux respirants comme le cuir ou la toile, et alternez les chaussures pour leur permettre de sécher complètement entre deux utilisations.
- Utiliser de la poudre absorbante : Appliquez une poudre absorbante (comme du talc, si vous le tolérez) sur les zones sujettes à la transpiration, comme les pieds et l'aine, pour les garder au sec.
- Évitez de partager des objets personnels :
- Ne partagez pas les serviettes, les vêtements ou les chaussures : Évitez de partager des objets personnels susceptibles d'abriter des champignons, tels que les serviettes, les vêtements, les chaussettes, les chaussures, les rasoirs et les coupe-ongles.
- Utilisez vos propres produits de soins personnels : Utilisez vos propres savons, shampooings et produits de soins personnels.
- Protégez vos pieds dans les lieux publics :
- Portez des chaussures de douche ou des sandales dans les douches publiques, les vestiaires et les piscines : Évitez de marcher pieds nus dans ces lieux publics humides afin de minimiser l'exposition aux champignons.
- Maintenir un système immunitaire sain :
- Adoptez un régime alimentaire équilibré : Adoptez un régime alimentaire riche en fruits, en légumes et en céréales complètes pour renforcer votre système immunitaire.
- Dormir suffisamment : Un sommeil suffisant est essentiel à la fonction immunitaire.
- Gérer le stress : Le stress chronique peut affaiblir le système immunitaire. Pratiquez des techniques de réduction du stress telles que l'exercice, le yoga ou la méditation.
- Gérer les conditions médicales sous-jacentes : Gérer efficacement des maladies telles que le diabète et le VIH/SIDA afin d'optimiser la fonction immunitaire.
- Des soins appropriés pour les ongles :
- Garder les ongles propres et secs : Garder les ongles des mains et des pieds propres et secs.
- Éviter les traumatismes de l'ongle : Prévenir les blessures aux ongles, car les ongles endommagés sont plus sensibles aux infections fongiques.
- Utilisez des outils à ongles propres : Utilisez des coupe-ongles et des limes propres et désinfectés.
- Traiter rapidement les infections existantes : Si vous développez une infection fongique de la peau, faites-vous soigner rapidement pour éviter qu'elle ne se propage à d'autres parties de votre corps ou à d'autres personnes.
Quand consulter un dermatologue en cas d'infection fongique de la peau ?
Bien que les infections cutanées fongiques légères puissent répondre à des traitements en vente libre, il est important de savoir quand consulter un dermatologue. Consultez un dermatologue dans les cas suivants
- Les symptômes sont graves ou s'aggravent : Si vos symptômes sont intenses, s'aggravent rapidement ou ne s'améliorent pas avec les traitements en vente libre au bout d'une semaine ou deux.
- L'infection est largement répandue : Si l'infection couvre une grande partie du corps.
- L'infection touche les ongles ou le cuir chevelu : Les mycoses des ongles et les teignes du cuir chevelu nécessitent généralement des médicaments sur ordonnance et les soins d'un dermatologue.
- Votre système immunitaire est affaibli : Les personnes dont le système immunitaire est affaibli doivent consulter rapidement un médecin en cas de suspicion d'infection fongique.
- Vous êtes diabétique : Les personnes atteintes de diabète présentent un risque plus élevé de complications liées aux infections et devraient consulter un professionnel de la santé.
- Le diagnostic est incertain : Si vous n'êtes pas sûr de souffrir d'une infection fongique ou si vos symptômes peuvent être dus à une autre affection cutanée, un dermatologue peut vous fournir un diagnostic précis.
- Infections récurrentes : Si vous souffrez d'infections cutanées fongiques fréquentes ou récurrentes, un dermatologue peut vous aider à identifier les facteurs sous-jacents et à élaborer une stratégie de prévention.
- Les traitements en vente libre sont inefficaces : Si les médicaments antifongiques en vente libre ne soulagent pas ou n'éliminent pas l'infection après une période d'essai raisonnable.
Le lien entre les infections fongiques et la santé générale de la peau
Les infections fongiques, souvent perçues comme des problèmes cutanés mineurs, sont intrinsèquement liées à la santé générale de la peau. Non traitées ou récurrentes, les infections fongiques peuvent entraîner.. :
- Irritation chronique de la peau et inconfort : La persistance de démangeaisons, de rougeurs et de desquamations peut avoir un impact significatif sur le confort et la qualité de vie.
- Lésions cutanées et infections secondaires : Se gratter intensément pour soulager les démangeaisons peut endommager la barrière cutanée, augmentant ainsi le risque d'infections bactériennes secondaires.
- Propagation de l'infection : Les infections fongiques peuvent se propager à d'autres parties du corps, y compris les ongles, le cuir chevelu et même l'intérieur dans les cas graves (en particulier chez les personnes immunodéprimées).
- Décoloration et cicatrisation : Certaines infections fongiques, comme le pityriasis versicolor, peuvent entraîner une décoloration de la peau. Les infections graves ou non traitées peuvent entraîner des cicatrices.
- Impact sur l'estime de soi et le bien-être social : Les affections cutanées visibles, y compris les infections fongiques, peuvent avoir un impact sur l'estime de soi et les interactions sociales, en particulier si elles sont répandues ou affectent des zones visibles telles que le visage ou les mains.
Par conséquent, le traitement rapide et efficace des infections fongiques ne consiste pas seulement à soulager les symptômes immédiats, mais aussi à préserver la santé de la peau à long terme et le bien-être général.
Conclusion : Santé proactive de la peau et gestion des infections fongiques
Les infections fongiques de la peau sont courantes, mais elles peuvent souvent être évitées et traitées. En comprenant les causes, les types, les symptômes et les mesures préventives, vous pouvez prendre des mesures proactives pour protéger la santé de votre peau et minimiser le risque d'infections fongiques.
Maintenir une bonne hygiène, garder la peau sèche et fraîche, éviter de partager des objets personnels et protéger ses pieds dans les lieux publics sont des stratégies préventives essentielles. Si vous pensez souffrir d'une infection fongique de la peau, n'hésitez pas à consulter un dermatologue pour obtenir un diagnostic et un traitement. Avec des soins et une prise en charge appropriés, vous pouvez traiter efficacement les infections fongiques de la peau et conserver une peau saine, confortable et belle. N'oubliez pas que votre peau est la première ligne de défense de votre corps - en prendre soin est un investissement dans votre santé et votre bien-être en général.
Découvrez l'expertise du Dr Ebru Okyay, votre médecin de confiance dermatologue dans AntalyaQue vous cherchiez à résoudre des problèmes de peau d'origine médicale ou à améliorer votre beauté naturelle grâce à des traitements cosmétiques, le Dr Okyay est là pour vous aider. Grâce à des soins personnalisés et à des techniques avancées, atteindre vos objectifs en matière de peau n'a jamais été aussi simple.
