Problemas cutáneos en diabéticos: estrategias de manejo dermatológico
Vivir con diabetes puede presentar desafíos únicos, especialmente en lo que respecta a la salud de la piel. Si experimenta picazón persistente, heridas que tardan en cicatrizar o erupciones inusuales, podría tratarse de problemas cutáneos relacionados con la diabetes. dermatólogo En Antalya, he visto de primera mano cómo estos problemas pueden afectar la vida diaria, pero la buena noticia es que existen estrategias de manejo eficaces. En esta guía completa, exploraremos las afecciones cutáneas comunes en personas con diabetes, sus causas y enfoques dermatológicos comprobados para mantener la piel sana y resistente en 2025.
Desde infecciones bacterianas hasta dermopatía diabética, comprender estos problemas es el primer paso hacia la prevención y el tratamiento. Tanto si le han diagnosticado diabetes recientemente como si la padece desde hace tiempo, este artículo le ofrece información práctica adaptada a sus necesidades, basada en las últimas investigaciones y prácticas clínicas. Profundicemos y adquiramos los conocimientos necesarios para mantener una salud óptima de la piel.

Comprender los problemas de la piel en personas con diabetes: causas y factores de riesgo
La diabetes afecta mucho más que los niveles de azúcar en sangre; influye profundamente en la salud de la piel debido a la mala circulación, los altos niveles de glucosa y la debilitación del sistema inmunitario. Los problemas cutáneos en personas con diabetes surgen cuando estos factores crean un entorno propicio para infecciones, retraso en la cicatrización y cambios estructurales en la piel. Según estudios recientes de la Asociación Americana de Diabetes, hasta 751.300 millones de personas con diabetes padecerán al menos un trastorno cutáneo a lo largo de su vida.
Las principales causas incluyen la hiperglucemia, que daña los vasos sanguíneos y los nervios, lo que dificulta la llegada de nutrientes a la piel. La neuropatía puede provocar pérdida de sensibilidad, haciendo que las lesiones menores pasen desapercibidas y se agraven. Además, la deshidratación es frecuente en la diabetes, lo que produce piel seca y agrietada, propensa a fisuras e infecciones.
Factores de riesgo clave
- Glucemia mal controlada: Las fluctuaciones en los niveles de glucosa exacerban la inflamación y dificultan la cicatrización de las heridas.
- Obesidad y estilo de vida sedentario: Estos factores contribuyen a problemas circulatorios, empeorando la vulnerabilidad de la piel.
- Edad y duración de la diabetes: Los diabéticos de larga duración tienen un mayor riesgo de padecer afecciones crónicas como la acantosis nigricans.
- Comorbilidades: Afecciones como la hipertensión o la enfermedad renal agravan las complicaciones cutáneas.
La detección temprana de estos factores de riesgo permite intervenciones dermatológicas proactivas. Por ejemplo, las revisiones cutáneas periódicas pueden identificar cambios sutiles antes de que se conviertan en un problema.
En mi consulta en la clínica de la Dra. Ebru Okyay en Antalya, hacemos hincapié en las evaluaciones holísticas que consideran tanto el control de la diabetes como las rutinas de cuidado de la piel para mitigar eficazmente estos riesgos.
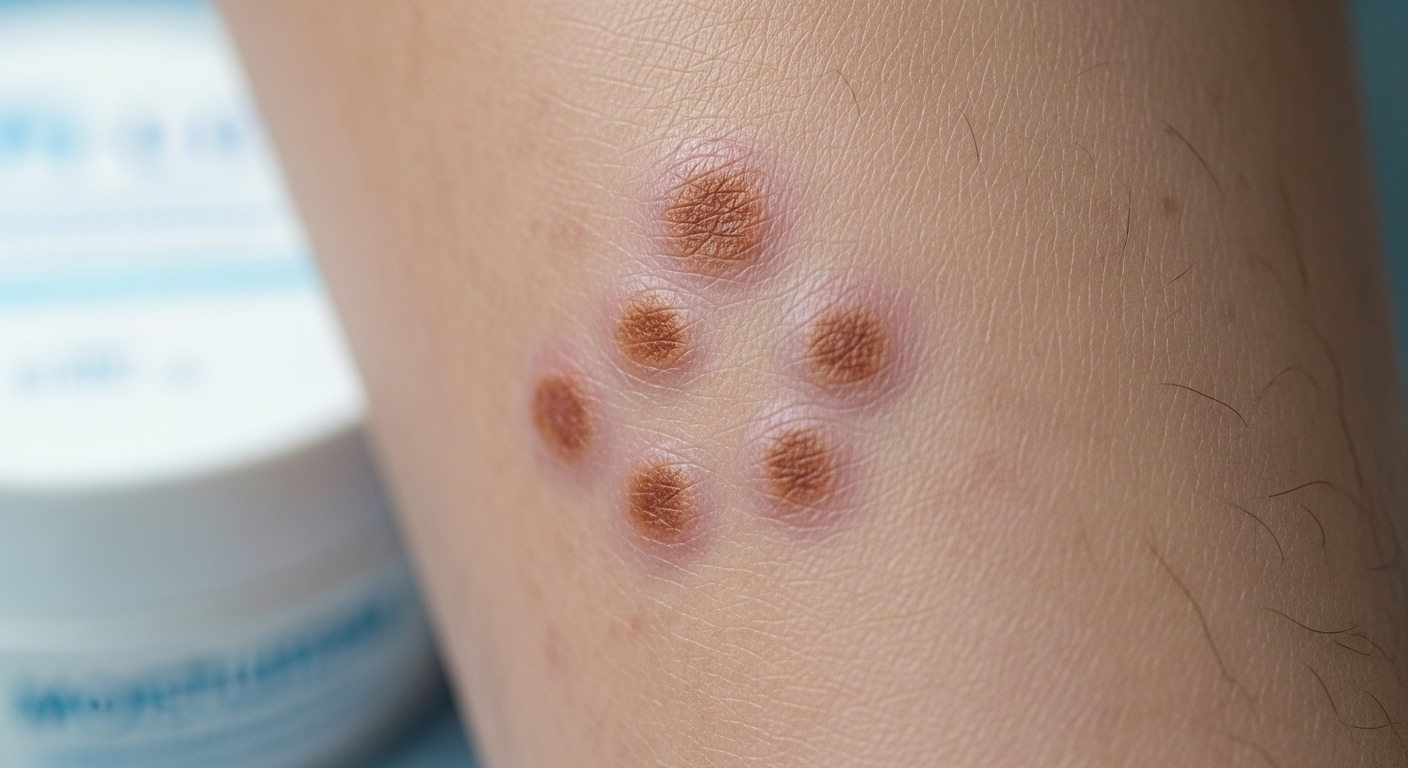
Afecciones cutáneas comunes en diabéticos y sus síntomas
Los problemas cutáneos de la diabetes se manifiestan de diversas formas, cada una con síntomas e implicaciones distintas. Su identificación precoz es fundamental para una intervención oportuna. A continuación, detallamos las afecciones más frecuentes que se observan en la práctica clínica.
Infecciones bacterianas: orzuelos, forúnculos y ántrax
Las infecciones bacterianas proliferan en el entorno con alto contenido de azúcar de la piel de las personas con diabetes. Los orzuelos (infecciones en los párpados) se presentan como hinchazones rojas y dolorosas, mientras que los forúnculos y ántrax aparecen como bultos profundos llenos de pus en la piel, a menudo en la espalda o los muslos. Los síntomas incluyen sensibilidad, fiebre e hinchazón. Sin tratamiento, pueden derivar en celulitis, una infección grave que se extiende con facilidad.
El tratamiento incluye compresas tibias y antibióticos, pero la prevención mediante una higiene meticulosa es fundamental. Las personas con diabetes deben revisarse la piel a diario para detectar cortes o vellos encarnados que podrían servir como puntos de entrada para las infecciones.
Infecciones por hongos: candidiasis y pie de atleta
Los hongos, como la Candida albicans, proliferan en ambientes húmedos y cálidos, causando erupciones con picazón en los pliegues de la piel (intertrigo) o en la ingle. El pie de atleta provoca grietas, descamación y ampollas entre los dedos de los pies. Estas infecciones son más graves en personas con diabetes debido a la inmunosupresión.
| Condición | Síntomas | Ubicaciones comunes |
|---|---|---|
| Micosis | Erupción roja y pruriginosa con lesiones satélite | Axilas, ingles, debajo de los senos |
| Pie de atleta | Descamación, picazón, ampollas | Dedos de los pies y pies |
El tratamiento suele incluir antifúngicos tópicos como el clotrimazol, junto con mantener secas las zonas afectadas. En casos persistentes, puede ser necesario el uso de medicamentos orales. Enlace a nuestra guía sobre infecciones fúngicas y problemas cutáneos Para más detalles.
Dermopatía diabética (manchas en las espinillas)
La dermopatía diabética, uno de los problemas no infecciosos más comunes, se manifiesta como manchas marrones y escamosas en las espinillas. Causada por daños en los pequeños vasos sanguíneos, no produce picazón ni dolor, pero puede ser un signo de diabetes avanzada.
Si bien no existe una cura específica, la hidratación y la exfoliación suave ayudan a mejorar su apariencia. Es fundamental evitar traumatismos en las piernas.
Necrobiosis lipoídica y otras afecciones raras
Afecciones menos frecuentes como la necrobiosis lipoídica provocan placas de color amarillo-marrón en las piernas, que a menudo se ulceran. También se presentan eritema diabeticorum y bullosis diabeticorum (ampollas). Estas afecciones requieren evaluación por un especialista para descartar complicaciones.
En 2025, los avances en esteroides tópicos y fototerapia ofrecen un mejor control. Consulte siempre a un dermatólogo para obtener un diagnóstico personalizado.
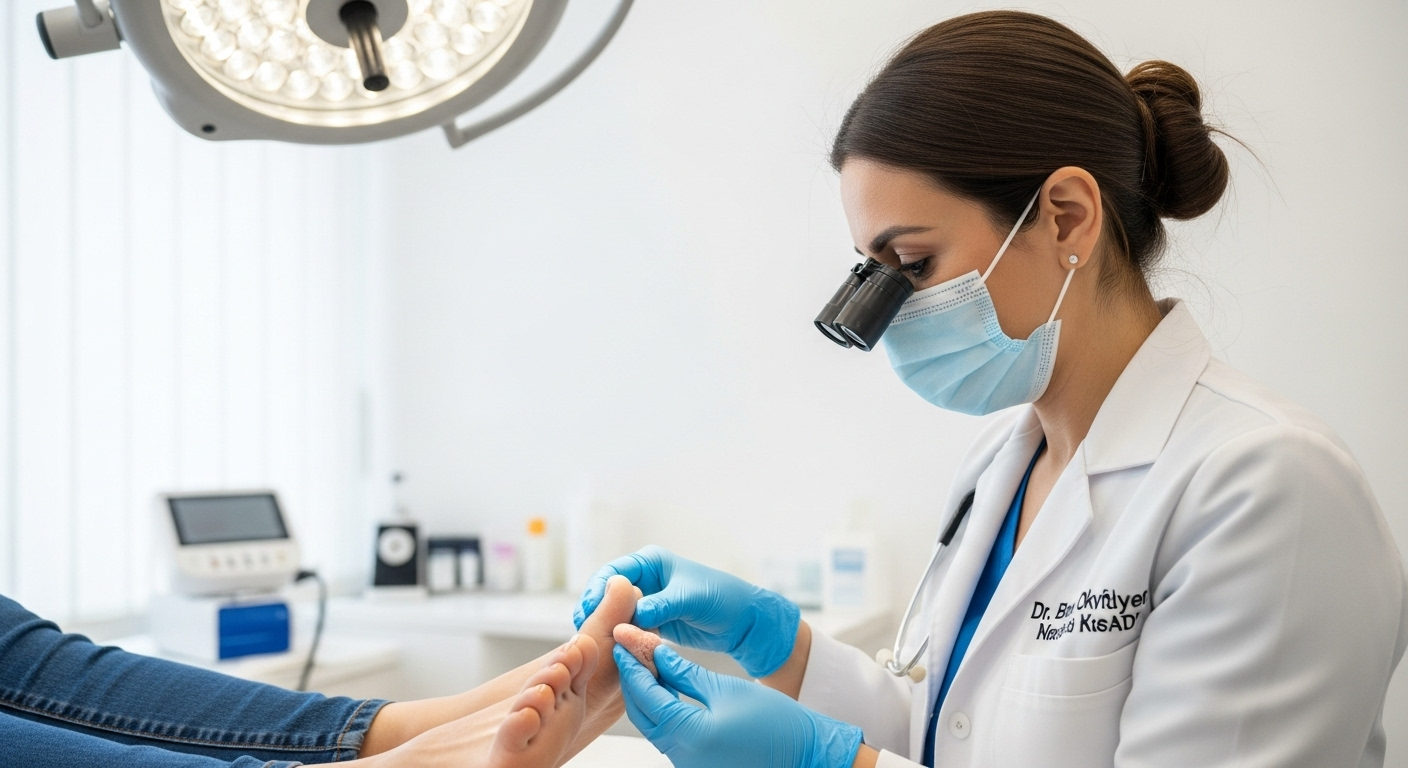
Estrategias de manejo dermatológico para problemas de la piel diabética
El manejo eficaz de los problemas cutáneos en personas con diabetes combina tratamientos médicos, cambios en el estilo de vida y cuidados preventivos. Como dermatólogo, abogo por un enfoque integral que aborde tanto los síntomas como las causas subyacentes.
Rutinas diarias de cuidado de la piel
Una rutina constante es fundamental. Usa cremas hidratantes sin perfume, como las que contienen urea o ceramidas, para combatir la sequedad. Báñate con agua tibia y jabones suaves, y sécate con cuidado. Aplica crema hidratante inmediatamente después del baño para retener la humedad.
- Inspeccione su piel diariamente usando un espejo para detectar áreas difíciles de ver.
- Utilice ropa de algodón transpirable para reducir la irritación.
- Evite rascarse; utilice compresas frías para aliviar la picazón.
Tratamientos y terapias médicas
Para las infecciones, se prescriben antibióticos o antifúngicos según los resultados del cultivo. Las afecciones crónicas pueden beneficiarse de corticosteroides tópicos, inhibidores de la calcineurina o, en casos graves, fármacos biológicos. El tratamiento de las úlceras incluye desbridamiento, apósitos y, posiblemente, oxigenoterapia hiperbárica.
| Tipo de tratamiento | Solicitud | Beneficios |
|---|---|---|
| Antibióticos tópicos | Infecciones bacterianas | Reduce la inflamación y previene la propagación |
| Antifúngicos | sobrecrecimiento de hongos | Combate la candidiasis, alivia el picor |
| humectantes | Piel seca | Restaura la barrera protectora, previene grietas |
| Retinoides | Hiperpigmentación | Promueve la renovación celular. |
Las terapias emergentes para 2025 incluyen geles avanzados para heridas con factores de crecimiento y aplicaciones de monitoreo de la piel asistidas por IA para la detección temprana.
Integración del estilo de vida y el control de la diabetes
Mantener estables los niveles de glucosa en sangre es fundamental. Colabore con su endocrinólogo y dermatólogo para una atención integral. Una dieta equilibrada rica en antioxidantes (vitaminas C y E) favorece la regeneración de la piel. El ejercicio mejora la circulación, pero elija actividades de bajo impacto para evitar ampollas.
Para los pacientes con diabetes que estén considerando otros procedimientos, como los trasplantes de cabello, es fundamental comprender los efectos en la salud de la piel. Consulte nuestro artículo sobre trasplantes de cabello y diabetes para obtener información.
Intervenciones dermatológicas avanzadas
En casos de úlceras que no cicatrizan, se puede recomendar la terapia láser o los injertos de piel. La terapia fotodinámica es eficaz contra las infecciones resistentes. En nuestra clínica de Antalya, utilizamos equipos de última generación para tratamientos precisos y mínimamente invasivos.
Los controles periódicos garantizan que su régimen se ajuste a medida que evoluciona su diabetes.
Consejos de prevención y salud cutánea a largo plazo para diabéticos
Más vale prevenir que curar, sobre todo en el caso de problemas cutáneos en personas con diabetes. La implementación de estas estrategias puede reducir significativamente la incidencia y la gravedad de los problemas de la piel.
Medidas proactivas
- Controle rigurosamente el azúcar en sangre mediante monitorización y cumplimiento del tratamiento farmacológico.
- Hidrátate adecuadamente y limita el consumo de alcohol y cafeína para prevenir la deshidratación.
- Protege tu piel del sol con un protector solar de amplio espectro SPF 30+.
- Deje de fumar para mejorar la salud vascular y la cicatrización.
- Controla tu peso mediante la dieta y el ejercicio para reducir los problemas de pliegues cutáneos.
Para afecciones crónicas, explore nuestra Guía completa sobre afecciones cutáneas crónicas.
Cuándo buscar ayuda profesional
Consulte a un dermatólogo si observa llagas que no cicatrizan, enrojecimiento persistente, engrosamiento inusual o cualquier signo de infección como pus o fiebre. La intervención temprana previene complicaciones como amputaciones en casos graves.
En Antalya, la clínica de la Dra. Ebru Okyay ofrece servicios especializados de dermatología para la diabetes, incluyendo atención multidisciplinaria con endocrinólogos.
Conclusión
Conclusiones clave
- Los problemas cutáneos asociados a la diabetes son comunes, pero manejables con el cuidado adecuado y la detección temprana.
- Concéntrese en la hidratación diaria, el control del azúcar en sangre y la higiene para prevenir infecciones.
- Los tratamientos avanzados como los tópicos, los láseres y la atención integral ofrecen soluciones eficaces.
- Consulta con profesionales para obtener estrategias personalizadas para mantener la salud de tu piel en 2025.
Próximos pasos
Empieza por programar una revisión de la piel. Controla tu piel a diario y ajusta tu rutina según sea necesario. Para obtener asesoramiento experto, reserva una consulta en Clínica de la Dra. Ebru Okyay Hoy en Antalya.
Preguntas frecuentes (FAQ)
¿Puede la diabetes causar picazón en la piel?
Sí, la picazón en la piel es un síntoma común debido a la piel seca y la mala circulación. Controlar el azúcar en la sangre y usar cremas hidratantes puede aliviarla.
¿Cómo se trata una úlcera del pie diabético?
El tratamiento consiste en limpieza, vendajes, descarga de presión y, posiblemente, antibióticos. La atención profesional de la herida es esencial.
¿Existen remedios caseros para las erupciones cutáneas diabéticas?
Si bien los remedios caseros como los baños de avena ayudan a aliviar los síntomas, consulte a un médico para obtener un diagnóstico y tratamiento adecuados y evitar complicaciones.
¿Afecta la diabetes a la cicatrización de heridas?
Efectivamente, la hiperglucemia dificulta la cicatrización. Un control estricto de la glucemia y el uso de apósitos avanzados mejoran los resultados.
¿Qué productos para el cuidado de la piel son los mejores para los diabéticos?
Opta por hidratantes suaves y sin perfume con ceramidas o ácido hialurónico. Evita los exfoliantes agresivos.
¿Pueden los problemas de la piel de los diabéticos provocar infecciones?
Sí, debido a la neuropatía y a problemas inmunológicos, incluso cortes menores pueden convertirse en infecciones graves. Las revisiones diarias son cruciales.
¿Existe alguna relación entre la diabetes y la psoriasis?
Los diabéticos tienen mayor riesgo de desarrollar psoriasis debido a la inflamación. El tratamiento incluye el control de ambas afecciones.
¿Con qué frecuencia deben los diabéticos consultar a un dermatólogo?
Al menos una vez al año, o con mayor frecuencia si surgen problemas. Los chequeos regulares previenen complicaciones.
Descubra la experiencia de la Dra. Ebru Okyay, su dermatóloga de confianza en Antalya. Tanto si busca solucionar problemas dermatológicos como si desea realzar su belleza natural con tratamientos cosméticos, la Dra. Okyay está aquí para ayudarle. Con una atención personalizada y técnicas avanzadas, conseguir sus objetivos para el cuidado de la piel nunca ha sido tan fácil. Visite sobre nosotros Para más información.
