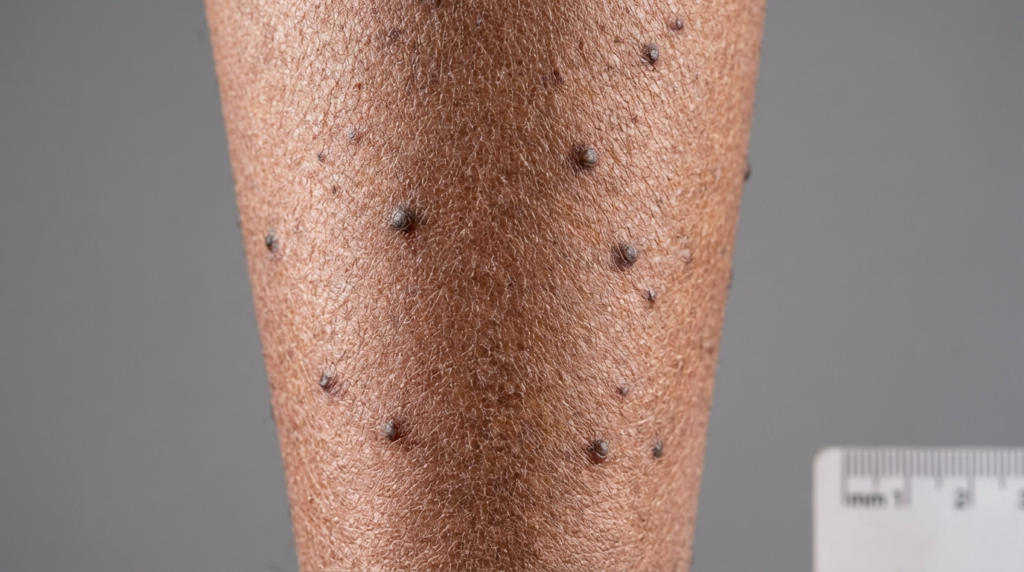
Vivir con una afección cutánea que se siente como un fuego interno implacable puede ser agotador. Si ha notado pequeñas protuberancias oscuras, firmes y firmes, principalmente en las espinillas, que le provocan una necesidad incontrolable de rascarse, podría tratarse de amiloidosis liquenoide. Esta afección no es solo un problema estético superficial; es un desafío dermatológico complejo que se origina en un ciclo persistente de irritación y reacción. Comprender los mecanismos subyacentes de estas pápulas hiperpigmentadas es el primer paso para recuperar la salud de su piel y su tranquilidad.
La amiloidosis liquenoide representa una forma específica de amiloidosis cutánea primaria localizada. A diferencia de las versiones sistémicas de la enfermedad, esta variante permanece confinada a la piel. Ocurre cuando las proteínas de queratina de las células cutáneas dañadas se transforman en depósitos de amiloide, que luego se asientan en la capa más externa de la dermis. Este proceso casi siempre es impulsado por el rascado o la fricción crónicos, creando un ciclo que se autoalimenta donde la picazón lleva al rascado, y el rascado lleva a una mayor acumulación de amiloide. En la clínica de Dra. Ebru Okyay, Priorizamos la identificación de la causa raíz de este prurito persistente para proporcionar un alivio duradero.

1. El rasgo distintivo: pápulas hiperpigmentadas que producen picazón intensa.
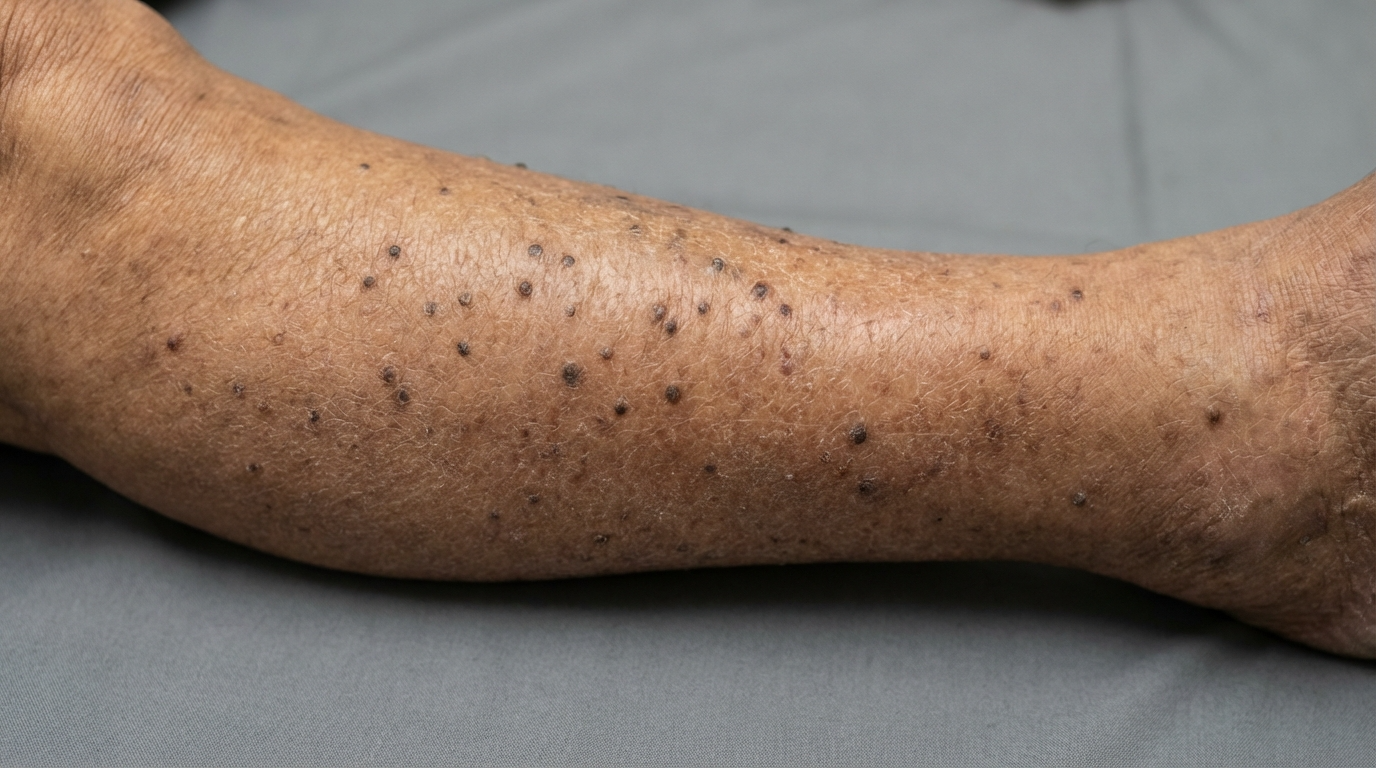
La característica más distintiva de la amiloidosis liquenoide es la presencia de protuberancias que producen una intensa picazón. Estas suelen ser pequeñas, escamosas y de color marrón rojizo a marrón grisáceo. Debido a su hiperpigmentación, a menudo resaltan notablemente sobre la piel circundante, lo que genera preocupación por su apariencia. Su textura se describe frecuentemente como ondulada o granulada, ya que las pápulas tienden a agruparse muy cerca unas de otras.
Si bien estas pápulas pueden aparecer en los brazos o los muslos, la afectación de las espinillas es la presentación clínica más común. La piel de las espinillas es particularmente susceptible a los efectos del rascado crónico debido a su fácil acceso y a la menor cantidad de grasa subyacente que amortigua el impacto de la fricción. Con el tiempo, la piel se engrosa —un proceso conocido como liquenificación—, lo que hace que la zona sea aún más resistente a las cremas hidratantes y de venta libre.
2. El papel del rascado crónico y la fricción
La amiloidosis liquenoide no aparece de la noche a la mañana. Es el resultado de meses o años de traumatismos mecánicos en la piel. Ya sea que el picor inicial se deba a la piel seca, una alergia leve o el estrés, el rascado repetido provoca la apoptosis (muerte celular) de los queratinocitos (células de la piel). Los restos de estas células se convierten entonces en amiloide, una proteína cerosa que el cuerpo no puede eliminar fácilmente.
Esto crea una “trampa” biológica. Los depósitos de amiloide pueden desencadenar más picazón, lo que garantiza que el paciente continúe rascándose. Romper este ciclo requiere más que fuerza de voluntad; requiere intervención médica para atenuar la respuesta inflamatoria y estabilizar la barrera cutánea. Para obtener más información sobre el manejo de afecciones cutáneas complejas, puede explorar nuestros últimos artículos sobre el tema. Blog de dermatología.
3. Por qué la biopsia de piel es el método de referencia para el diagnóstico.
Dado que la amiloidosis liquenoide puede simular otras afecciones como el liquen plano o el eccema crónico, un diagnóstico definitivo es fundamental. La biopsia cutánea es la única forma de confirmar la presencia de depósitos de amiloide. Durante este procedimiento, se extrae una pequeña muestra de la piel afectada bajo anestesia local y se examina al microscopio con tinciones especiales, como el rojo Congo.
Bajo luz polarizada, estas tinciones revelan una característica “birrefringencia verde manzana”, que es la firma definitiva del amiloide. Una biopsia también permite dermatólogo Para descartar la afectación sistémica, es fundamental asegurar que los depósitos de proteínas estén realmente localizados en la piel. Esta precisión diagnóstica garantiza que el plan de tratamiento se adapte específicamente a la patología en cuestión, en lugar de basarse en conjeturas.
4. Tratamiento integral: desde esteroides tópicos hasta fototerapia.
El manejo de la amiloidosis liquenoide requiere un enfoque integral. El objetivo principal es aliviar el picor y reducir la visibilidad de las pápulas. El tratamiento suele comenzar con esteroides tópicos de alta potencia, que a menudo se aplican bajo oclusión (cubriendo la zona con film transparente) para aumentar su absorción en la piel engrosada. Estos esteroides reducen la inflamación y ayudan a aplanar las pápulas.
- Antihistamínicos: Si bien es posible que no eliminen la causa biológica del picor, los antihistamínicos sedantes pueden ayudar a los pacientes a dormir toda la noche sin rascarse inconscientemente.
- Fototerapia: La terapia con luz UVB de banda estrecha ha demostrado un éxito significativo en la reducción tanto del picor como del tamaño de los depósitos de amiloide mediante la modulación de la respuesta inmunitaria de la piel.
- Dermoabrasión: En casos graves o resistentes, la eliminación física de las capas superiores de la piel mediante dermoabrasión puede eliminar físicamente los depósitos de amiloide, permitiendo que se regenere una piel más sana.
- Retinoides: Tanto los retinoides tópicos como los orales pueden ayudar a regular la renovación celular de la piel y prevenir la acumulación de restos de queratina.
5. Manejo y prevención a largo plazo
Incluso después de un tratamiento exitoso, la amiloidosis liquenoide tiene una alta tasa de recurrencia si no se aborda el hábito subyacente de rascarse. Los pacientes deben adoptar una política de "no tocarse". Esto implica mantener la piel profundamente hidratada con emolientes espesos y evitar jabones fuertes o ropa abrasiva que pueda provocar picazón. Si tiene dificultades para controlar un brote, le recomendamos que Contacte con nuestra clínica para una consulta personalizada.
La intervención temprana es fundamental. Cuanto más tiempo persista la afección, más profundos se vuelven los depósitos de amiloide y más difícil resulta tratarlos. Al combinar terapias médicas con cambios en el comportamiento, es posible lograr una piel sana y, lo que es aún más importante, aliviar las molestias crónicas que caracterizan esta afección.
Preguntas frecuentes
¿Es contagiosa la amiloidosis liquenoide?
No, la amiloidosis liquenoide no es una infección. Es una reacción cutánea localizada causada por la fricción y el rascado crónicos; no se transmite de persona a persona.
¿Puede la amiloidosis liquenoide provocar daños en los órganos internos?
La amiloidosis liquenoide es una forma cutánea primaria localizada de amiloidosis. Esto significa que se limita a la piel y no afecta a los órganos internos como lo hace la amiloidosis sistémica.
¿Cuánto tiempo se tarda en ver los resultados del tratamiento?
La cicatrización de la piel es un proceso lento. Si bien el picor puede mejorar a las pocas semanas de comenzar con esteroides tópicos o fototerapia, las pápulas hiperpigmentadas pueden tardar varios meses en aplanarse y desaparecer.
¿Por qué me pica más por la noche?
Muchos pacientes notan que el picor se intensifica por la noche debido a los niveles más bajos de cortisol y a la menor cantidad de distracciones, lo que aumenta la sensibilidad del cerebro a las sensaciones cutáneas. A menudo se recetan antihistamínicos sedantes para aliviar este problema.