Imaginez-vous vous réveiller avec une éruption cutanée persistante sur le visage ou le cuir chevelu, qui refuse de disparaître malgré les crèmes et les pommades. Pour beaucoup, il ne s'agit pas d'une simple irritation passagère, mais du premier signe d'une infection. lupus érythémateux cutané (LEC), Le lupus cutané est une forme de lupus qui affecte la peau. Contrairement au lupus systémique, il épargne souvent les organes internes, mais exige une vigilance tout aussi grande. Non traité, il peut entraîner des cicatrices permanentes, une chute de cheveux, et même révéler un risque d'atteinte systémique. La bonne nouvelle ? Avec les connaissances et le traitement appropriés, vous pouvez retrouver une peau saine et la confiance en vous.
Ce guide de 2026 simplifie le jargon médical pour vous offrir des informations claires et exploitables sur la formation continue en ligne (CLE) — de la reconnaissance de ses diverses présentations (comme lupus érythémateux discoïde ou lupus cutané subaigu) à la maîtrise des stratégies de prise en charge. Que vous veniez d'être diagnostiqué ou que vous cherchiez à affiner votre approche, ce guide vous fournit les connaissances dermatologiques les plus récentes.
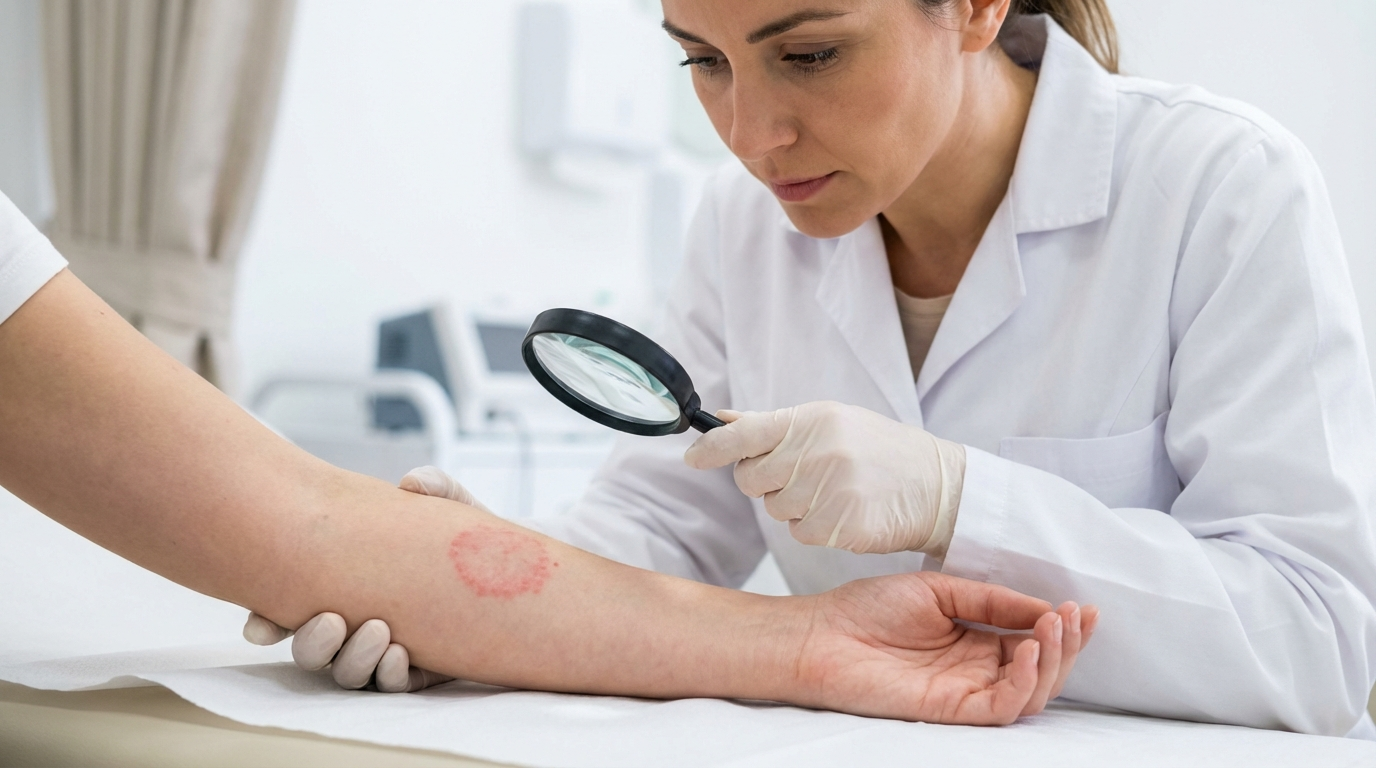
Comprendre le lupus érythémateux cutané : bien plus qu’une simple éruption cutanée
Le lupus érythémateux cutané (LEC) est une maladie auto-immune dans laquelle le système immunitaire attaque par erreur les cellules saines de la peau. Il se manifeste sous différentes formes, chacune présentant des facteurs déclenchants et des symptômes spécifiques :
- Lupus érythémateux discoïde (LED) : Le type le plus courant, caractérisé par lésions cicatricielles sur le visage, le cuir chevelu ou les oreilles. Ces lésions laissent souvent des marques permanentes si elles ne sont pas traitées.
- Lupus cutané subaigu (LCS) : Se présente sous forme de plaques rouges et squameuses non cicatricielles ou d'éruptions cutanées annulaires, souvent déclenchées par photosensibilité.
- Lupus cutané aigu : Généralement associée au lupus systémique, elle comprend la forme classique éruption malaire (éruption cutanée en forme de papillon) sur les joues et le nez.
Bien que le CLE affecte principalement la peau, il est crucial de surveiller les signes de risque d'atteinte systémique. Un diagnostic précoce et un traitement adapté peuvent prévenir les complications et améliorer la qualité de vie.
Le trio de facteurs déclencheurs du CLE : lumière du soleil, stress et traumatismes cutanés
Trois facteurs déclencheurs majeurs exacerbent les symptômes du CLE :
- Photosensibilité: L'exposition aux UV est le facteur déclenchant des poussées de lupus érythémateux cutané (LEC). Même une exposition minimale au soleil peut provoquer des éruptions cutanées ou aggraver des lésions existantes. protection solaire Ce n'est pas une option, c'est une bouée de sauvetage.
- Le stress : Le stress émotionnel ou physique affaiblit la régulation immunitaire, rendant la peau plus vulnérable aux poussées de lupus érythémateux cutané.
- Traumatisme cutané : Les coupures, les brûlures, ou même les soins cutanés agressifs peuvent déclencher le phénomène de Koebner, où des lésions de CLE se forment aux endroits des blessures.
Comprendre ces déclencheurs vous permet de prendre des mesures proactives. Par exemple, intégrer crème solaire à large spectre Intégrer ces soins à votre routine quotidienne ne se limite pas à lutter contre le vieillissement ; c’est une stratégie essentielle de gestion du CLE (Current Leveling Release).

Diagnostic : Comment les dermatologues confirment le lupus érythémateux cutané (LEC)
Le diagnostic du CLE nécessite une approche en plusieurs étapes :
- Examen clinique : Un dermatologue évalue la localisation, la forme et le potentiel cicatriciel de l'éruption cutanée. Atteinte du cuir chevelu, par exemple, fait souvent référence à DLE.
- Biopsie de la peau : Un petit échantillon de tissu confirme le CLE en révélant l'activité des cellules immunitaires et d'autres modifications microscopiques.
- Analyses sanguines : Bien que non définitifs pour le CLE, des tests comme les anticorps ANA ou anti-Ro/SSA aident à exclure le lupus systémique.
Early diagnosis is key. If you notice persistent rashes—especially in sun-exposed areas—consult a dermatologue promptly. Delaying treatment increases the risk of permanent scarring.
Traitement sur mesure : des solutions topiques au soutien systémique
Le traitement du CLE se concentre sur contrôler les symptômes, prévenir les poussées et minimiser les cicatrices. L’approche dépend de la gravité et du type de CLE :
Défenses de première ligne : traitements topiques
- Corticostéroïdes topiques : Les crèmes ou pommades à forte concentration réduisent l'inflammation et accélèrent la cicatrisation. Idéales pour les lésions de lupus érythémateux discoïde (LED) légères à modérées.
- Inhibiteurs de la calcineurine : Des options non stéroïdiennes comme le tacrolimus ou le pimécrolimus pour les zones sensibles (par exemple, le visage).
- Rétinoïdes : Contribuer à la prise en charge de l'hyperkératose (épaississement de la peau) dans les lésions chroniques du lupus érythémateux discoïde.
Solutions systémiques pour le lupus érythémateux cutané sévère ou résistant
- Médicaments antipaludiques : L'hydroxychloroquine est le traitement de référence du lupus érythémateux cutané (LEC), réduisant les poussées jusqu'à 70 %. Elle offre également protection solaire avantages.
- Corticostéroïdes oraux : Utilisation à court terme pour les poussées sévères, mais une utilisation prolongée comporte des risques d'effets secondaires.
- Immunosuppresseurs : Méthotrexate ou mycophénolate mofétil pour les cas réfractaires.
Votre dermatologue adaptera le traitement en fonction de votre sous-type de lupus érythémateux cutané, de la gravité de vos symptômes et de vos antécédents médicaux. Par exemple, atteinte du cuir chevelu Dans le cas du lupus érythémateux discoïde (LED), un traitement agressif peut être nécessaire pour prévenir la chute de cheveux permanente.
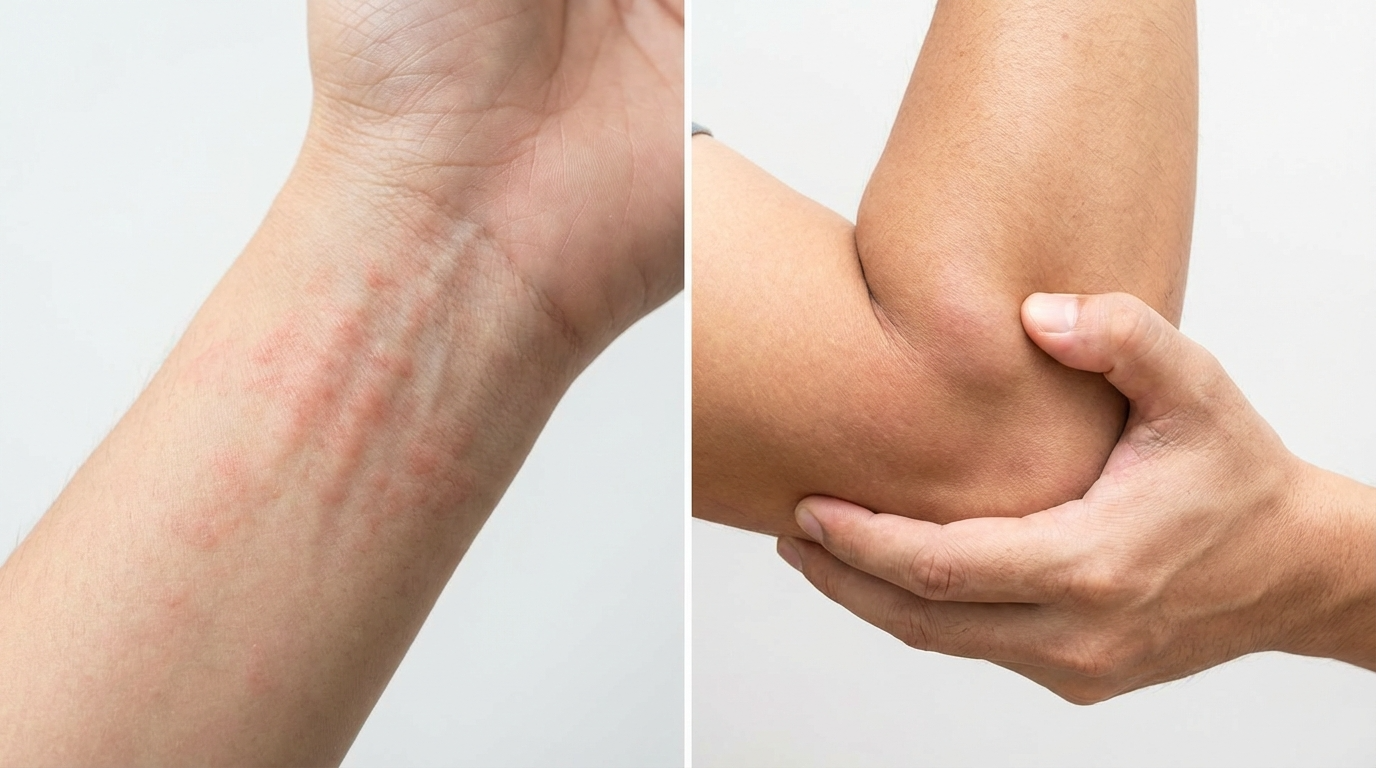
Lupus érythémateux cutané (LEC) vs lupus systémique : principales différences à connaître
L’une des préoccupations les plus fréquentes est de savoir si le lupus érythémateux cutané (LEC) évoluera en lupus érythémateux systémique (LES). Voici ce que disent les dernières recherches :
| Fonctionnalité | Lupus cutané (CLE) | Lupus systémique (LES) |
|---|---|---|
| Cible principale | Peau uniquement | Plusieurs organes (reins, articulations, cerveau) |
| Risque d'implication systémique | Faible (~5–10% évolue vers le LES) | Toujours présent |
| Symptômes courants | Éruptions cutanées, cicatrices, chute de cheveux | Fatigue, douleurs articulaires, fièvre, lésions organiques |
| Diagnostic | Biopsie cutanée + examen clinique | Analyses sanguines (ANA, anti-ADNdb) + critères cliniques |
| Objectif du traitement | Topiques/antipaludiques | Immunosuppresseurs, produits biologiques |
Bien que le lupus érythémateux cutané (LEC) affecte principalement la peau, une surveillance régulière des symptômes systémiques (douleurs articulaires, fatigue, etc.) est essentielle. Une intervention précoce peut en prévenir l'aggravation.
Vivre avec le LCE : Conseils pratiques pour la gestion quotidienne
La prise en charge du lupus érythémateux cutané ne se limite pas aux médicaments. Ces modifications du mode de vie peuvent réduire considérablement les poussées :
- Protection solaire : Utiliser protection solaire à large spectre FPS 50+ Appliquer quotidiennement, même à l'intérieur (les UVA traversent les fenêtres). Renouveler l'application toutes les 2 heures. Porter des vêtements protecteurs et un chapeau à larges bords.
- Gestion du stress : Pratiquez la pleine conscience, le yoga ou la thérapie pour atténuer les poussées induites par le stress.
- Soins en douceur : Évitez les exfoliants agressifs et les parfums. Privilégiez les produits hypoallergéniques et non comédogènes.
- Soutien diététique : Les aliments anti-inflammatoires (oméga-3, curcuma) peuvent compléter le traitement. Consultez votre dermatologue avant de commencer une supplémentation.
Pour des recommandations personnalisées en matière de soins de la peau, consultez notre blog de dermatologie, où nous approfondissons les routines compatibles avec le CLE.
Quand consulter un dermatologue : signes d’alerte à ne pas ignorer
Prenez rendez-vous si vous présentez les symptômes suivants :
- Éruptions cutanées nouvelles ou s'aggravant, en particulier sur le visage ou le cuir chevelu.
- Lésions qui ne guérissent pas en 2 à 3 semaines.
- Signes d'infection (pus, douleur excessive ou gonflement).
- Symptômes systémiques comme la fièvre, la fatigue ou les douleurs articulaires (signes d'alerte potentiels du LES).
Une intervention précoce permet d'éviter les complications. Si vous êtes à Antalya, contacter le Dr Ebru Okyay pour une évaluation complète.
Conclusion : Prenez le contrôle de votre parcours de formation continue
Le lupus érythémateux cutané présente des défis particuliers, mais avec les connaissances et le soutien adéquats, vous pouvez gérer efficacement vos symptômes. N'oubliez pas :
- Diagnostic précoce minimise les cicatrices et les risques systémiques.
- protection solaire est non négociable — l'exposition aux UV est le déclencheur #1.
- Traitement sur mesure (Les corticostéroïdes topiques, les antipaludéens) peuvent contrôler les poussées et améliorer la qualité de vie.
- surveillance régulière garantit que toute implication systémique soit détectée précocement.
Vous n'êtes pas seul(e) dans cette épreuve. Grâce aux progrès de la dermatologie et à une approche proactive, le lupus érythémateux cutané (LEC) peut être géré avec succès. Pour plus d'informations, consultez notre [lien/section/guide]. ressources d'experts ou planifier une consultation aujourd'hui.
Points clés à retenir
- Le CLE affecte principalement la peau, mais nécessite une surveillance accrue. risque d'atteinte systémique.
- Lupus érythémateux discoïde (LED) et lupus cutané subaigu (LCS) sont les sous-types les plus courants.
- Photosensibilité est le principal déclencheur — prioriser protection solaire.
- Médicaments antipaludiques L'hydroxychloroquine, par exemple, est un traitement de première intention pour la plupart des cas de lupus érythémateux cutané.
- L'intervention précoce prévient lésions cicatricielles et améliore les résultats à long terme.
Prochaines étapes
- Consultez un dermatologue pour un plan de gestion de la formation continue personnalisé.
- Adoptez une protection solaire stricte pour éviter les flambées.
- Surveiller les symptômes systémiques et signaler rapidement tout changement.
Foire aux questions (FAQ)
Le lupus érythémateux cutané peut-il évoluer en lupus systémique ?
Bien que le lupus érythémateux cutané (LEC) affecte principalement la peau, environ 5 à 10 % des cas peuvent évoluer vers un lupus érythémateux systémique (LES). Une surveillance régulière permet de détecter précocement les signes d'atteinte systémique.
Quelle est la meilleure crème solaire pour le CLE ?
Choisissez une crème solaire à large spectre avec un FPS 50+ et une protection UVA/UVB. Les filtres minéraux (oxyde de zinc, dioxyde de titane) sont idéaux pour les peaux sensibles. Renouvelez l'application toutes les 2 heures, même par temps nuageux.
Comment savoir si mon éruption cutanée est un lupus érythémateux cutané ou autre chose ?
Les éruptions cutanées du lupus érythémateux cutané (LEC) sont souvent persistantes, squameuses et localisées sur les zones exposées au soleil. Un dermatologue peut confirmer le diagnostic par biopsie cutanée et examen clinique.
Existe-t-il des remèdes naturels contre le lupus érythémateux cutané (LEC) ?
Bien qu'aucun remède naturel ne remplace un traitement médical, une alimentation anti-inflammatoire (riche en oméga-3) et des techniques de gestion du stress peuvent contribuer à la santé globale de la peau. Consultez toujours votre dermatologue au préalable.
Pour des soins experts à Antalya, faites confiance à notre expertise. Dr Ebru Okyay, une dermatologue de renom spécialisée dans les maladies auto-immunes de la peau. Que vous gériez un lupus érythémateux cutané ou envisagiez des traitements cosmétiques comme Botox ou produits de comblement dermique, Des solutions personnalisées vous attendent.
