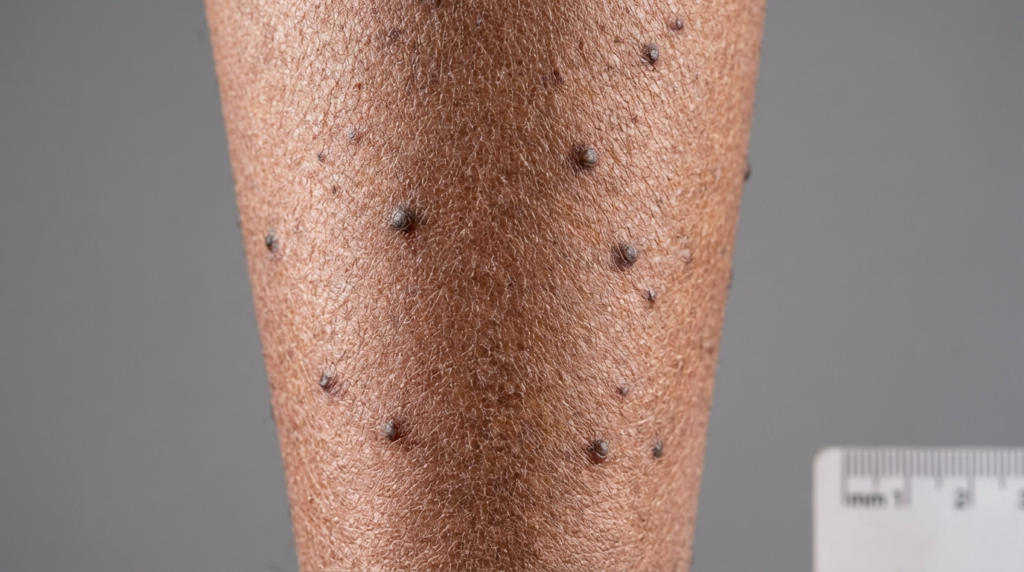
Vivre avec une affection cutanée aussi douloureuse qu'un feu intérieur peut être épuisant. Si vous avez remarqué de petites bosses fermes et foncées, principalement sur vos tibias, qui vous donnent envie irrésistible de vous gratter, vous souffrez peut-être d'amylose lichen. Cette affection n'est pas qu'un simple problème esthétique ; c'est un trouble dermatologique complexe, lié à un cycle persistant d'irritation et de réaction. Comprendre les mécanismes sous-jacents à ces papules hyperpigmentées est la première étape pour retrouver une peau saine et une tranquillité d'esprit.
L'amylose lichénienne représente une forme spécifique d'amylose cutanée primaire localisée. Contrairement aux formes systémiques de la maladie, cette variante reste confinée à la peau. Elle survient lorsque les protéines de kératine des cellules cutanées endommagées se transforment en dépôts amyloïdes, qui se fixent ensuite dans la couche supérieure du derme. Ce processus est presque toujours déclenché par un grattage ou une friction chronique, créant un cercle vicieux où les démangeaisons entraînent le grattage, et le grattage entraîne une accumulation accrue d'amyloïde. À la clinique de Dr Ebru Okyay, nous accordons la priorité à l'identification de la cause profonde de ce prurit persistant afin d'apporter un soulagement durable.

1. Signe caractéristique : Papules hyperpigmentées et extrêmement prurigineuses
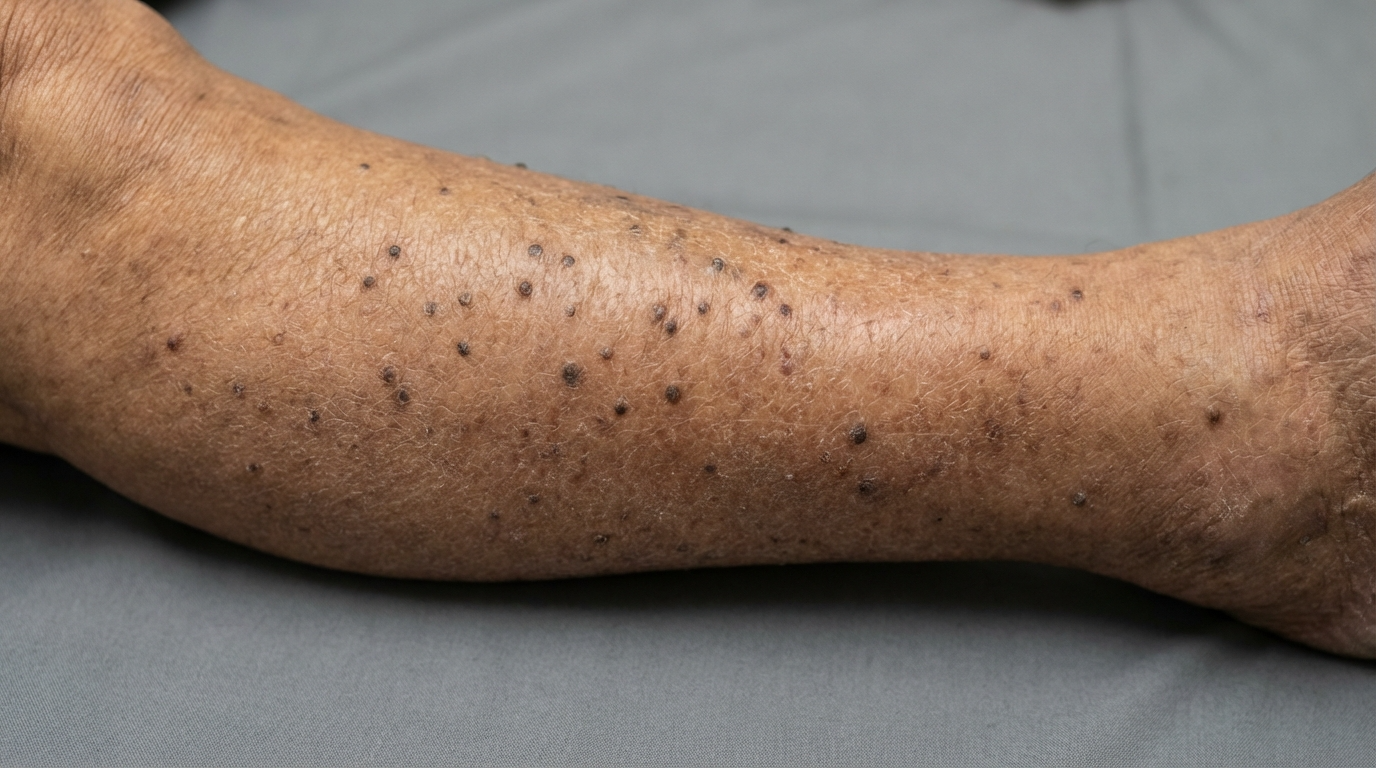
La caractéristique la plus marquante de l'amylose lichénoïde est la présence de petites papules très prurigineuses. Ces papules sont généralement petites, squameuses et de couleur brun rougeâtre à brun grisâtre. Leur hyperpigmentation les rend souvent très visibles sur la peau environnante, ce qui peut être source de gêne. Leur texture est souvent décrite comme “ ondulée ” ou “ granuleuse ”, car elles ont tendance à se regrouper.
Bien que ces papules puissent apparaître sur les bras ou les cuisses, l'atteinte des tibias est la manifestation clinique la plus fréquente. La peau des tibias est particulièrement sensible aux effets du grattage chronique car elle est facilement accessible et moins épaisse, ce qui limite l'amortissement des frottements. Avec le temps, la peau s'épaissit (un processus appelé lichénification), rendant la zone encore plus résistante aux crèmes hydratantes classiques et aux crèmes en vente libre.
2. Le rôle du grattage chronique et des frottements
L'amylose lichénienne ne se développe pas du jour au lendemain. Elle résulte de traumatismes cutanés répétés, accumulés pendant des mois, voire des années. Que les démangeaisons initiales soient dues à une sécheresse cutanée, une allergie mineure ou au stress, le grattage répété provoque l'apoptose (mort cellulaire) des kératinocytes (cellules de la peau). Les débris cellulaires se transforment alors en amyloïde, une protéine cireuse difficilement éliminable par l'organisme.
Cela crée un “ piège ” biologique. Les dépôts amyloïdes eux-mêmes peuvent déclencher des démangeaisons supplémentaires, incitant ainsi le patient à continuer de se gratter. Rompre ce cercle vicieux exige plus que de la simple volonté ; une intervention médicale est nécessaire pour atténuer la réaction inflammatoire et stabiliser la barrière cutanée. Pour en savoir plus sur la prise en charge des affections cutanées complexes, vous pouvez consulter nos derniers articles sur le sujet. Blog de dermatologie.
3. Pourquoi la biopsie cutanée est la méthode de référence pour le diagnostic
L’amylose lichénienne pouvant ressembler à d’autres affections comme le lichen plan ou l’eczéma chronique, un diagnostic précis est indispensable. Seule une biopsie cutanée permet de confirmer la présence de dépôts amyloïdes. Cet examen consiste à prélever un petit échantillon de peau affectée sous anesthésie locale, puis à l’examiner au microscope après coloration spéciale, par exemple au rouge Congo.
Sous lumière polarisée, ces colorations révèlent une biréfringence vert pomme caractéristique, signature définitive de l'amyloïde. Une biopsie permet également de… dermatologue Afin d'exclure toute atteinte systémique, il est essentiel de s'assurer que les dépôts protéiques sont bien localisés à la peau. Cette précision diagnostique permet d'adapter le traitement à la pathologie en question, plutôt que de se fier à des conjectures.
4. Traitement complet : des corticoïdes topiques à la photothérapie
La prise en charge du lichen amyloïde nécessite une approche multimodale. L'objectif principal est de soulager les démangeaisons et d'atténuer la visibilité des papules. Le traitement débute généralement par l'application de corticoïdes topiques puissants, souvent sous occlusion (recouvrement de la zone avec un film plastique) afin d'améliorer leur absorption par la peau épaissie. Ces corticoïdes réduisent l'inflammation et contribuent à l'aplanissement des papules.
- Antihistaminiques : Bien qu'ils ne puissent pas stopper la cause biologique des démangeaisons, les antihistaminiques sédatifs peuvent aider les patients à passer une nuit paisible sans se gratter inconsciemment.
- Photothérapie : La thérapie par la lumière UVB à bande étroite a démontré une efficacité significative pour réduire à la fois les démangeaisons et la taille des dépôts amyloïdes en modulant la réponse immunitaire de la peau.
- Dermabrasion : Dans les cas graves ou résistants, l'élimination physique des couches supérieures de la peau par dermabrasion peut éliminer physiquement les dépôts amyloïdes, permettant ainsi à une peau plus saine de se régénérer.
- Rétinoïdes : Les rétinoïdes topiques et oraux peuvent tous deux aider à réguler le renouvellement des cellules cutanées et à prévenir l'accumulation supplémentaire de débris de kératine.
5. Gestion et prévention à long terme
Même après un traitement réussi, l'amylose lichénoïde présente un taux de récidive élevé si le grattage sous-jacent n'est pas corrigé. Les patients doivent adopter une attitude de non-grattage. Cela implique de maintenir une hydratation intense de la peau avec des crèmes émollientes riches et d'éviter les savons agressifs ou les vêtements rêches susceptibles de déclencher des démangeaisons. Si vous avez des difficultés à gérer une poussée, nous vous encourageons à contactez notre clinique pour une consultation personnalisée.
Une intervention précoce est essentielle. Plus la maladie persiste, plus les dépôts amyloïdes s'approfondissent et plus ils sont difficiles à traiter. En associant traitements médicaux et modifications comportementales, il est possible d'obtenir une peau saine et, surtout, de soulager l'inconfort chronique qui caractérise cette affection.
Questions fréquemment posées
L'amylose lichénique est-elle contagieuse ?
Non, l'amylose lichénoïde n'est pas une infection. Il s'agit d'une réaction cutanée localisée à des frottements et des grattages chroniques ; elle n'est pas contagieuse.
L’amylose lichénique peut-elle entraîner des lésions des organes internes ?
L'amylose lichénique est une forme cutanée primaire et localisée d'amylose. Cela signifie qu'elle est limitée à la peau et n'affecte pas les organes internes, contrairement à l'amylose systémique.
Combien de temps faut-il pour constater les résultats du traitement ?
La cicatrisation cutanée est un processus lent. Si les démangeaisons peuvent s'atténuer quelques semaines après le début d'un traitement par corticoïdes topiques ou par photothérapie, les papules hyperpigmentées peuvent mettre plusieurs mois à s'aplanir et à disparaître.
Pourquoi les démangeaisons sont-elles pires la nuit ?
De nombreux patients constatent une intensification des démangeaisons la nuit, due à une baisse du taux de cortisol et à une diminution des distractions, ce qui accroît la sensibilité du cerveau aux sensations cutanées. Des antihistaminiques sédatifs sont souvent prescrits pour soulager ces symptômes.