Immaginate di svegliarvi con un'eruzione cutanea persistente sul viso o sul cuoio capelluto, che si rifiuta di scomparire nonostante creme e unguenti. Per molti, questo non è solo un fastidio passeggero, ma il primo segno di lupus eritematoso cutaneo (CLE), Il lupus eritematoso cutaneo (CLE) è una forma di lupus che colpisce la pelle. A differenza della sua controparte sistemica, il CLE spesso risparmia gli organi interni, ma richiede comunque la stessa attenzione. Se non trattato, può portare a cicatrici permanenti, perdita di capelli e persino indicare un rischio di coinvolgimento sistemico. La buona notizia? Con le giuste informazioni e il trattamento adeguato, è possibile riprendere il controllo della propria pelle e della propria autostima.
Questa guida del 2026 elimina il gergo medico per fornire spunti chiari e concreti sulla formazione continua degli insegnanti (CLE), dal riconoscimento delle sue varie presentazioni (come lupus eritematoso discoide O lupus cutaneo subacuto) alla padronanza delle strategie di gestione. Che tu abbia ricevuto una diagnosi di recente o che tu stia cercando di perfezionare il tuo approccio, questa guida ti fornisce le più recenti conoscenze dermatologiche.
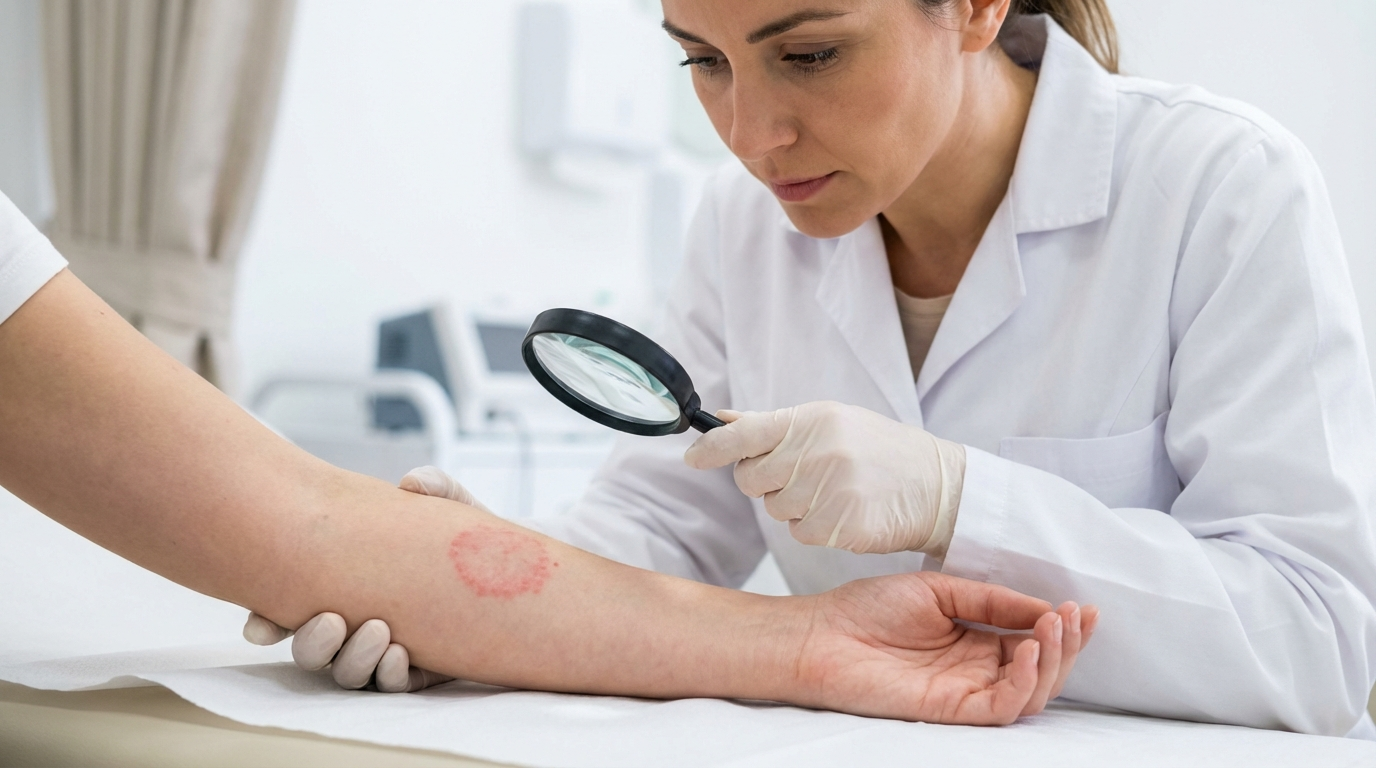
Comprendere il lupus eritematoso cutaneo: più di una semplice eruzione cutanea
Il lupus eritematoso cutaneo (LEC) è una malattia autoimmune in cui il sistema immunitario attacca erroneamente le cellule sane della pelle. Si manifesta in diverse forme, ognuna con fattori scatenanti e sintomi specifici:
- Lupus eritematoso discoide (LED): Il tipo più comune, caratterizzato da lesioni cicatriziali Sul viso, sul cuoio capelluto o sulle orecchie. Queste lesioni, se non trattate, spesso lasciano segni permanenti.
- Lupus cutaneo subacuto (SCLE): Si presenta come macchie rosse e squamose non cicatriziali o eruzioni cutanee ad anello, spesso scatenate da fotosensibilità.
- Lupus cutaneo acuto: Tipicamente legato al lupus sistemico, include il classico eruzione malarchia (eruzione cutanea a farfalla) su guance e naso.
Sebbene la CLE colpisca principalmente la pelle, è fondamentale monitorare i segni di rischio di coinvolgimento sistemico. Una diagnosi precoce e un trattamento personalizzato possono prevenire le complicazioni e migliorare la qualità della vita.
La triade scatenante della CLE: luce solare, stress e traumi cutanei
Tre fattori principali aggravano i sintomi del CLE:
- Fotosensibilità: L'esposizione ai raggi UV è il fattore scatenante #1 per le riacutizzazioni del CLE. Anche una minima esposizione al sole può provocare eruzioni cutanee o peggiorare le lesioni esistenti. Protezione solare Non è un'opzione, è un'ancora di salvezza.
- Stress: Lo stress emotivo o fisico indebolisce la regolazione immunitaria, rendendo la pelle più vulnerabile alle eruzioni cutanee da lupus eritematoso cutaneo.
- Traumi cutanei: Tagli, ustioni o persino prodotti per la cura della pelle aggressivi possono innescare il fenomeno di Koebner, in cui si formano lesioni CLE nei siti della lesione.
Comprendere questi fattori scatenanti ti consente di intraprendere azioni proattive. Ad esempio, l'integrazione crema solare ad ampio spettro Integrare questo elemento nella tua routine quotidiana non significa solo contrastare l'invecchiamento, ma è una strategia fondamentale per la gestione della formazione continua.

Diagnosi: come i dermatologi confermano la CLE
La diagnosi di CLE richiede un approccio in più fasi:
- Esame clinico: Il dermatologo valuta la posizione, la forma e il potenziale di formazione di cicatrici dell'eruzione cutanea. Coinvolgimento del cuoio capelluto, ad esempio, spesso rimanda a DLE.
- Biopsia cutanea: Un piccolo campione di tessuto conferma la diagnosi di CLE rivelando l'attività delle cellule immunitarie e altre alterazioni microscopiche.
- Esami del sangue: Sebbene non siano definitivi per la diagnosi di CLE, test come gli ANA o gli anticorpi anti-Ro/SSA aiutano ad escludere il lupus eritematoso sistemico.
La diagnosi precoce è fondamentale. Se noti eruzioni cutanee persistenti, soprattutto nelle zone esposte al sole, consulta un medico. dermatologo tempestivamente. Ritardare il trattamento aumenta il rischio di cicatrici permanenti.
Trattamento personalizzato: dalle soluzioni topiche al supporto sistemico.
Il trattamento CLE si concentra su controllo dei sintomi, prevenzione delle riacutizzazioni e riduzione al minimo delle cicatrici. L'approccio dipende dalla gravità e dal tipo di CLE:
Difese di prima linea: terapie topiche
- Corticosteroidi topici: Creme o unguenti ad alta concentrazione riducono l'infiammazione e accelerano la guarigione. Ideali per lesioni da lupus eritematoso discoide (DLE) da lievi a moderate.
- Inibitori della calcineurina: Opzioni non steroidee come tacrolimus o pimecrolimus per le zone sensibili (ad esempio, il viso).
- Retinoidi: Aiuta a gestire l'ipercheratosi (ispessimento della pelle) nelle lesioni croniche del lupus eritematoso discoide.
Soluzioni sistemiche per CLE grave o resistente
- Farmaci antimalarici: L'idrossiclorochina è il gold standard per la CLE, riducendo le riacutizzazioni fino al 70%. Fornisce inoltre protezione solare benefici.
- Corticosteroidi orali: L'uso a breve termine è indicato per le riacutizzazioni più gravi, ma l'assunzione prolungata comporta il rischio di effetti collaterali.
- Immunosoppressori: Metotrexato o micofenolato mofetile per i casi refrattari.
Il dermatologo personalizzerà il trattamento in base al sottotipo di CLE, alla gravità dei sintomi e all'anamnesi. Ad esempio, coinvolgimento del cuoio capelluto Nel caso del DLE potrebbe essere necessaria una terapia aggressiva per prevenire la perdita permanente dei capelli.
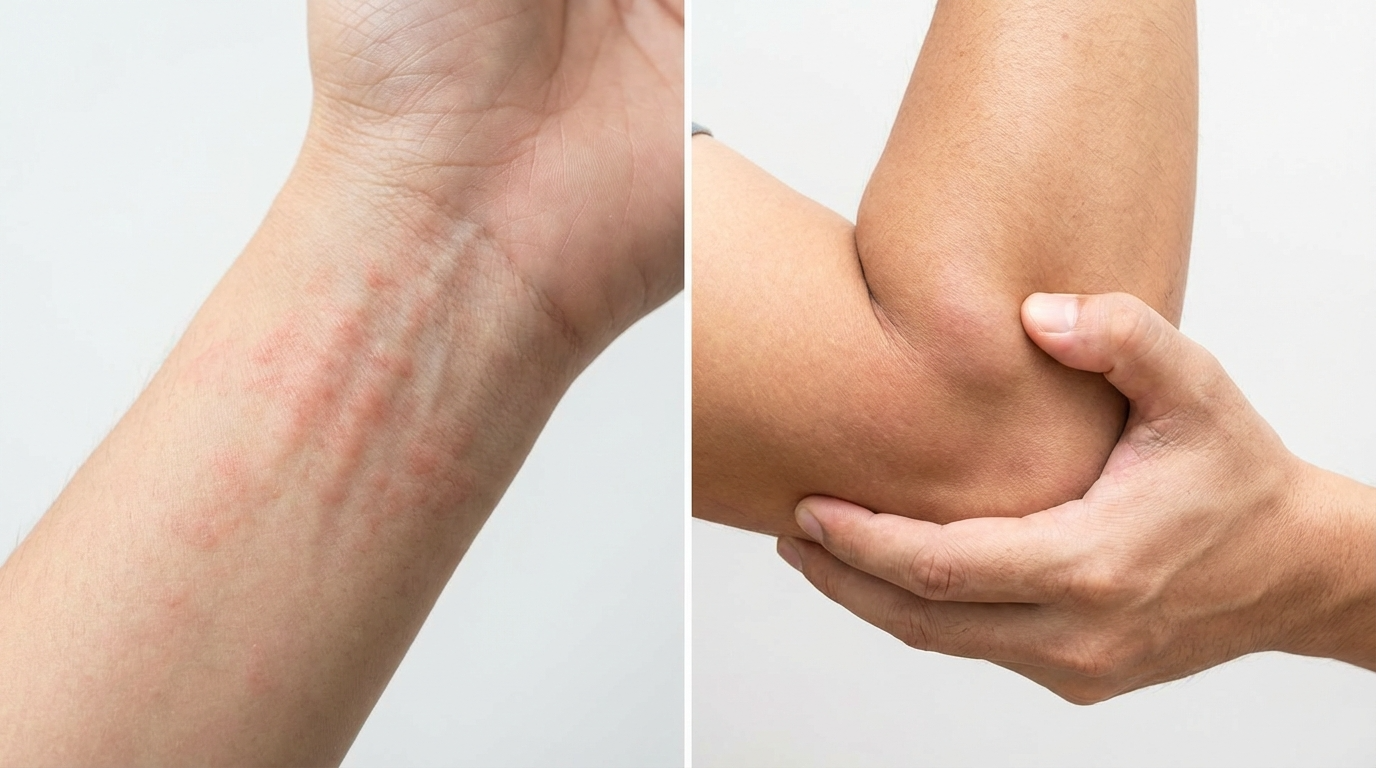
CLE vs. Lupus eritematoso sistemico: le principali differenze da conoscere
Una delle preoccupazioni più comuni riguarda la possibilità che il lupus eritematoso cutaneo (CLE) progredisca in lupus eritematoso sistemico (LES). Ecco cosa dicono le ricerche più recenti:
| Caratteristica | Lupus cutaneo (CLE) | Lupus sistemico (LES) |
|---|---|---|
| Obiettivo primario | Solo pelle | Diversi organi (reni, articolazioni, cervello) |
| Rischio di coinvolgimento sistemico | Basso (~5–10% progressione verso il LES) | Sempre presente |
| Sintomi comuni | Eruzioni cutanee, cicatrici, perdita di capelli | Affaticamento, dolori articolari, febbre, danni agli organi |
| Diagnosi | Biopsia cutanea + esame clinico | Esami del sangue (ANA, anti-dsDNA) + criteri clinici |
| Focus del trattamento | Farmaci topici/antimalarici | Immunosoppressori, farmaci biologici |
Sebbene il CLE colpisca principalmente la pelle, è fondamentale monitorare regolarmente la comparsa di sintomi sistemici (ad esempio, dolori articolari, affaticamento). Un intervento precoce può prevenirne la progressione.
Convivere con la CLE: consigli pratici per la gestione quotidiana
La gestione della CLE va oltre la semplice assunzione di farmaci. Questi accorgimenti nello stile di vita possono ridurre significativamente le riacutizzazioni:
- Protezione solare: Utilizzo protezione solare ad ampio spettro SPF 50+ Applicare quotidianamente, anche in ambienti chiusi (i raggi UVA penetrano attraverso le finestre). Riapplicare ogni 2 ore. Indossare indumenti protettivi e cappelli a tesa larga.
- Gestione dello stress: Praticare la mindfulness, lo yoga o la terapia può aiutare ad attenuare le riacutizzazioni indotte dallo stress.
- Trattamento delicato della pelle: Evitate esfolianti aggressivi o profumi. Optate per prodotti ipoallergenici e non comedogenici.
- Supporto dietetico: Gli alimenti antinfiammatori (omega-3, curcuma) possono integrare il trattamento. Consultate il vostro dermatologo prima di iniziare ad assumere integratori.
Per consigli personalizzati sulla cura della pelle, esplora la nostra blog di dermatologia, dove approfondiamo le routine adatte alla formazione continua dei medici.
Quando consultare un dermatologo: segnali d'allarme da non ignorare
Fissa un appuntamento se riscontri i seguenti problemi:
- Eruzioni cutanee nuove o in peggioramento, soprattutto sul viso o sul cuoio capelluto.
- Lesioni che non guariscono entro 2-3 settimane.
- Segni di infezione (pus, dolore eccessivo o gonfiore).
- Sintomi sistemici come febbre, affaticamento o dolori articolari (potenziali segnali di allarme del LES).
L'intervento precoce previene le complicazioni. Se ti trovi ad Antalya, contattare la Dott.ssa Ebru Okyay per una valutazione completa.
Conclusione: Prendere il controllo del proprio percorso di formazione continua per avvocati
Il lupus eritematoso cutaneo presenta sfide uniche, ma con le giuste conoscenze e il supporto adeguato, è possibile gestire i sintomi in modo efficace. Ricorda:
- Diagnosi precoce Riduce al minimo le cicatrici e i rischi sistemici.
- Protezione solare Non è negoziabile: l'esposizione ai raggi UV è il fattore scatenante della mutazione #1.
- Trattamento personalizzato (corticosteroidi topici, antimalarici) possono controllare le riacutizzazioni e migliorare la qualità della vita.
- Monitoraggio regolare garantisce che qualsiasi coinvolgimento sistemico venga individuato tempestivamente.
Non sei solo in questo percorso. Grazie ai progressi in dermatologia e a un approccio proattivo, la CLE può essere gestita con successo. Per ulteriori informazioni, esplora la nostra risorse specialistiche O programma una consulenza Oggi.
Punti chiave
- Il CLE colpisce principalmente la pelle ma richiede vigilanza per rischio di coinvolgimento sistemico.
- Lupus eritematoso discoide (LED) e lupus cutaneo subacuto (SCLE) sono i sottotipi più comuni.
- Fotosensibilità è il fattore scatenante principale: dare la priorità protezione solare.
- Farmaci antimalarici farmaci come l'idrossiclorochina sono trattamenti di prima linea per la maggior parte dei casi di CLE.
- L'intervento precoce previene lesioni cicatriziali e migliora i risultati a lungo termine.
Prossimi passi
- Consulta un dermatologo per un piano personalizzato di gestione della formazione continua degli insegnanti (CLE).
- Adotta una rigorosa protezione solare per prevenire le riacutizzazioni.
- Monitorare la comparsa di sintomi sistemici. e segnalare tempestivamente eventuali cambiamenti.
Domande frequenti (FAQ)
Il lupus eritematoso cutaneo può trasformarsi in lupus sistemico?
Sebbene il CLE colpisca principalmente la pelle, circa il 5-101% dei casi può evolvere in lupus eritematoso sistemico (LES). Un monitoraggio regolare aiuta a individuare precocemente i segni di coinvolgimento sistemico.
Qual è la migliore crema solare per la CLE?
Scegli una crema solare ad ampio spettro con SPF 50+ e protezione UVA/UVB. I filtri fisici (ossido di zinco, biossido di titanio) sono ideali per le pelli sensibili. Riapplica la crema ogni 2 ore, anche nelle giornate nuvolose.
Come faccio a sapere se la mia eruzione cutanea è dovuta al CLE o a qualcos'altro?
Le eruzioni cutanee del CLE sono spesso persistenti, squamose e localizzate nelle aree esposte al sole. Un dermatologo può confermare la diagnosi tramite biopsia cutanea ed esame clinico.
Esistono rimedi naturali per il CLE?
Sebbene nessun rimedio naturale possa sostituire le cure mediche, le diete antinfiammatorie (ricche di omega-3) e le tecniche di gestione dello stress possono favorire la salute generale della pelle. Consultate sempre prima il vostro dermatologo.
Per cure specialistiche ad Antalya, affidati Dott.ssa Ebru Okyay, un dermatologo di spicco specializzato in malattie autoimmuni della pelle. Sia che tu stia gestendo la CLE o esplorando trattamenti cosmetici come Tossina O filler dermici, ti aspettano soluzioni personalizzate.
