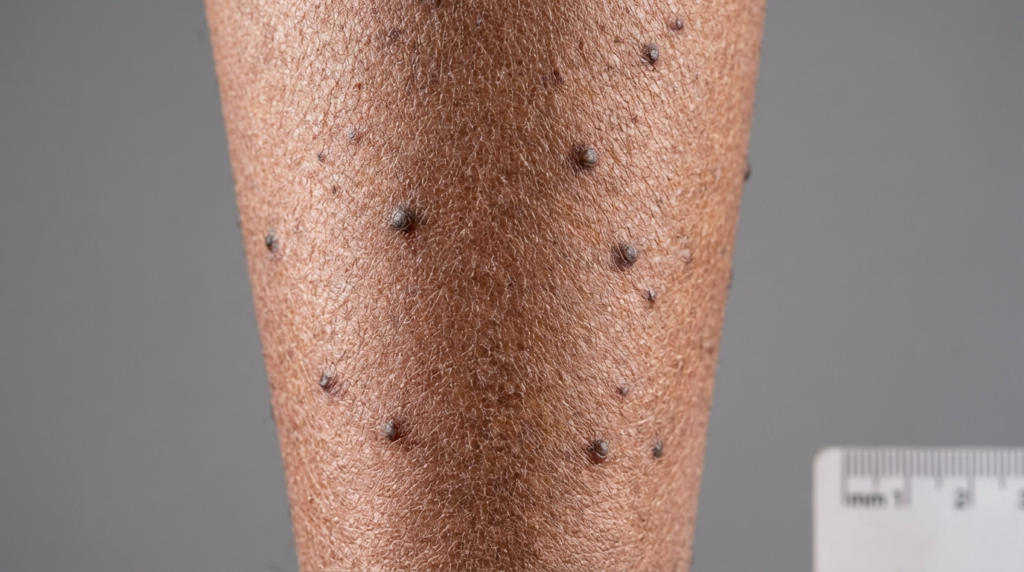
Convivere con una condizione cutanea che si manifesta come un fuoco interno incessante può essere estenuante. Se avete notato piccole papule scure e sode, soprattutto sugli stinchi, che scatenano un irrefrenabile bisogno di grattarvi, potreste avere a che fare con il lichen amiloidosi. Questa condizione non è solo un problema estetico superficiale; si tratta di una complessa sfida dermatologica radicata in un ciclo persistente di irritazione e reazione. Comprendere i meccanismi alla base di queste papule iperpigmentate è il primo passo per recuperare la salute della pelle e la serenità.
L'amiloidosi lichenoide rappresenta una forma specifica di amiloidosi cutanea localizzata primaria. A differenza delle versioni sistemiche della malattia, questa variante rimane confinata alla pelle. Si verifica quando le proteine della cheratina provenienti dalle cellule cutanee danneggiate si trasformano in depositi di amiloide, che si depositano poi nello strato più superficiale del derma. Questo processo è quasi sempre causato da grattamento o attrito cronico, creando un circolo vizioso in cui il prurito porta al grattamento e il grattamento porta a un maggiore accumulo di amiloide. Presso la clinica di Dott.ssa Ebru Okyay, Per questo motivo, diamo priorità all'individuazione della causa principale di tale prurito persistente, al fine di fornire un sollievo duraturo.

1. Il segno distintivo: papule iperpigmentate e intensamente pruriginose
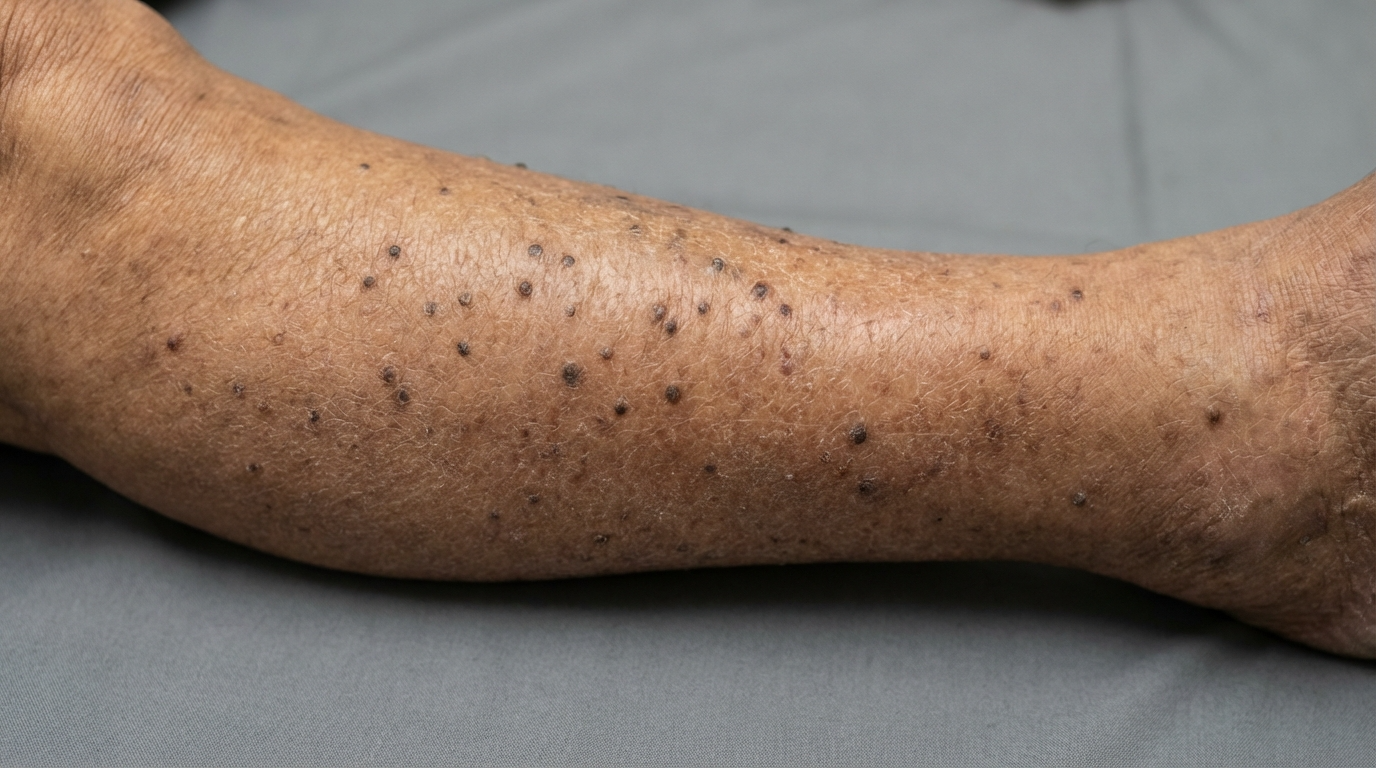
La caratteristica più distintiva dell'amiloidosi lichenoide è la presenza di papule intensamente pruriginose. Queste sono in genere piccole, squamose e di colore variabile dal bruno-rossastro al bruno-grigiastro. Essendo iperpigmentate, spesso risaltano notevolmente rispetto alla pelle circostante, causando disagio per l'aspetto della pelle. La consistenza viene spesso descritta come "ondulata" o "granulosa", poiché le papule tendono a raggrupparsi in prossimità l'una dell'altra.
Sebbene queste papule possano comparire su braccia o cosce, la localizzazione più comune è quella alle tibie. La pelle delle tibie è particolarmente suscettibile agli effetti del grattamento cronico perché è facilmente accessibile e presenta una minore quantità di tessuto adiposo sottocutaneo che attutisce l'impatto dell'attrito. Nel tempo, la pelle si ispessisce – un processo noto come lichenificazione – rendendo la zona ancora più resistente alle normali creme idratanti e ai prodotti da banco.
2. Il ruolo del grattamento cronico e dell'attrito
L'amiloidosi lichenoide non compare da un giorno all'altro. È il risultato di mesi o anni di traumi meccanici alla pelle. Che il prurito iniziale sia stato causato da secchezza cutanea, una lieve allergia o stress, l'azione ripetuta del grattamento induce i cheratinociti (cellule della pelle) ad andare incontro ad apoptosi (morte cellulare). I detriti di queste cellule vengono quindi convertiti in amiloide, una proteina cerosa che il corpo non riesce a eliminare facilmente.
Questo crea una “trappola” biologica. Gli stessi depositi di amiloide possono innescare ulteriore prurito, garantendo che il paziente continui a grattarsi. Interrompere questo ciclo richiede più della semplice forza di volontà; richiede un intervento medico per attenuare la risposta infiammatoria e stabilizzare la barriera cutanea. Per ulteriori approfondimenti sulla gestione di patologie cutanee complesse, puoi consultare i nostri ultimi articoli su Blog di dermatologia.
3. Perché la biopsia cutanea è il metodo diagnostico di riferimento
Poiché l'amiloidosi lichenoide può simulare altre patologie come il lichen planus o l'eczema cronico, una diagnosi definitiva è essenziale. La biopsia cutanea è l'unico modo per confermare la presenza di depositi di amiloide. Durante questa procedura, un piccolo campione di cute interessata viene prelevato in anestesia locale ed esaminato al microscopio utilizzando coloranti speciali, come il Rosso Congo.
Sotto luce polarizzata, queste colorazioni rivelano una caratteristica “birifrangenza verde mela”, che è la firma definitiva dell’amiloide. Una biopsia consente anche la dermatologo per escludere un coinvolgimento sistemico, assicurandosi che i depositi proteici siano effettivamente localizzati alla cute. Questa precisione diagnostica garantisce che il piano di trattamento sia personalizzato in base alla patologia in questione, anziché basarsi su supposizioni.
4. Trattamento completo: dagli steroidi topici alla fototerapia
La gestione dell'amiloidosi lichenoide richiede un approccio multiforme. L'obiettivo principale è quello di alleviare il prurito e ridurre la visibilità delle papule. Il trattamento inizia solitamente con steroidi topici ad alta potenza, spesso applicati in occlusione (coprendo l'area con una pellicola trasparente) per aumentarne l'assorbimento nella cute ispessita. Questi steroidi riducono l'infiammazione e contribuiscono ad appiattire le papule.
- Antistaminici: Sebbene non possano eliminare la causa biologica del prurito, gli antistaminici sedativi possono aiutare i pazienti a dormire tutta la notte senza grattarsi inconsciamente.
- Fototerapia: La terapia con luce UVB a banda stretta ha dimostrato un notevole successo nel ridurre sia il prurito che le dimensioni dei depositi di amiloide, modulando la risposta immunitaria della pelle.
- Dermoabrasione: Nei casi gravi o resistenti, la rimozione fisica degli strati superficiali della pelle tramite dermoabrasione può eliminare fisicamente i depositi di amiloide, consentendo la rigenerazione di una pelle più sana.
- Retinoidi: Sia i retinoidi topici che quelli orali possono contribuire a regolare il ricambio cellulare della pelle e a prevenire l'ulteriore accumulo di residui di cheratina.
5. Gestione e prevenzione a lungo termine
Anche dopo un trattamento efficace, l'amiloidosi lichenoide ha un alto tasso di recidiva se non si affronta l'abitudine di grattarsi. I pazienti devono adottare una politica di "non toccarsi". Ciò implica mantenere la pelle profondamente idratata con emollienti densi ed evitare saponi aggressivi o indumenti abrasivi che potrebbero scatenare prurito. Se hai difficoltà a gestire una riacutizzazione, ti incoraggiamo a contatta la nostra clinica per una consulenza personalizzata.
L'intervento precoce è fondamentale. Più a lungo persiste la condizione, più profondi diventano i depositi di amiloide e più difficile diventa il loro trattamento. Combinando le terapie mediche con modifiche comportamentali, è possibile ottenere una pelle sana e, soprattutto, alleviare il disagio cronico che caratterizza questa patologia.
Domande frequenti
L'amiloidosi lichenoide è contagiosa?
No, l'amiloidosi lichenoide non è un'infezione. Si tratta di una reazione cutanea localizzata dovuta a sfregamento e grattamento cronici; non è trasmissibile da persona a persona.
L'amiloidosi lichenoide può causare danni agli organi interni?
L'amiloidosi lichenoide è una forma primaria e localizzata di amiloidosi cutanea. Ciò significa che è limitata alla pelle e non colpisce gli organi interni come accade nell'amiloidosi sistemica.
Quanto tempo ci vuole per vedere i risultati del trattamento?
La guarigione della pelle è un processo lento. Sebbene il prurito possa migliorare entro poche settimane dall'inizio del trattamento con steroidi topici o fototerapia, le papule iperpigmentate potrebbero impiegare diversi mesi per appiattirsi e scomparire.
Perché il prurito peggiora di notte?
Molti pazienti notano un'intensificazione del prurito durante la notte a causa dei livelli più bassi di cortisolo e della minore presenza di distrazioni, che rendono il cervello più sensibile alle sensazioni cutanee. Spesso vengono prescritti antistaminici sedativi per alleviare questo disturbo.