La pelle, l'organo più esteso del nostro corpo, agisce come una barriera vitale che ci protegge dal mondo esterno. Tuttavia, questo scudo protettivo non è impenetrabile. Può essere soggetta a varie infezioni e tra le più comuni ci sono le infezioni fungine. Queste infezioni, causate da organismi microscopici chiamati funghi, possono colpire varie parti della pelle, causando disagio, irritazione e talvolta complicazioni più gravi se non trattate.
Conoscere le infezioni fungine della pelle è fondamentale per mantenere la salute e il benessere generale della pelle. Questa guida completa si addentra nel mondo delle infezioni fungine della pelle, esplorandone le cause, i tipi, i sintomi, i trattamenti e, soprattutto, le misure preventive che si possono adottare per mantenere la pelle sana e libera dai funghi.
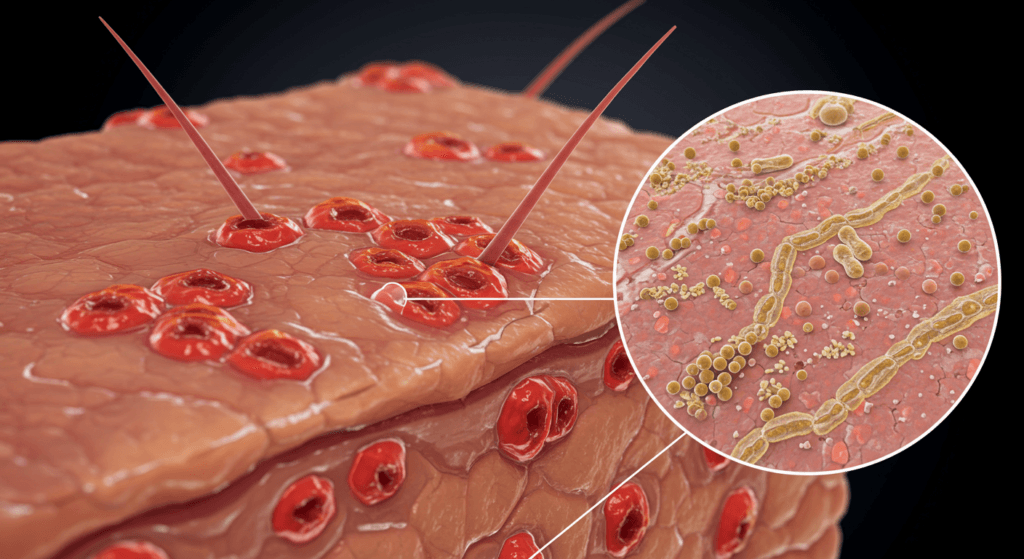
Cosa sono le infezioni cutanee da funghi?
Le infezioni fungine della pelle, note anche come micosi, sono condizioni comuni causate da organismi microscopici parassiti chiamati funghi. Questi funghi prosperano in ambienti caldi e umidi e possono vivere sui tessuti morti di capelli, unghie e strati esterni della pelle. Sebbene esistano molti tipi di funghi, solo una piccola parte è responsabile di causare infezioni cutanee nell'uomo.
Queste infezioni non sono solo un piccolo inconveniente, ma possono avere un impatto significativo sulla qualità della vita, causando prurito, arrossamento, desquamazione e disagio. In alcuni casi, soprattutto nei soggetti con un sistema immunitario indebolito, le infezioni fungine possono diventare più gravi e diffondersi oltre la pelle.
Tipi di funghi che causano infezioni cutanee
Diversi tipi di funghi possono causare infezioni cutanee. Le categorie più comuni comprendono:
- Dermatofiti: Sono i responsabili più frequenti delle infezioni fungine della pelle. I dermatofiti sono un gruppo di funghi che prosperano sulla cheratina, una proteina presente nella pelle, nei capelli e nelle unghie. Le infezioni causate dai dermatofiti sono spesso indicate come infezioni da "tinea", seguite dalla parte del corpo interessata (ad esempio, tinea pedis per il piede dell'atleta). I dermatofiti più comuni sono Trichophyton, Microsporum, e Epidermophyton specie.
- Lieviti: I lieviti sono un altro tipo di fungo che può causare infezioni cutanee. Candida Le specie di lieviti sono i più comuni responsabili delle infezioni cutanee, in particolare Candida albicans. Le infezioni da Candida si trovano spesso nelle zone umide del corpo, come l'inguine, le ascelle e la bocca. Malassezia è un altro tipo di lievito che può causare condizioni cutanee come la pitiriasi versicolor (una condizione di decolorazione della pelle) e la dermatite seborroica (una condizione cutanea comune che causa chiazze squamose e forfora).
- Stampi: Sebbene siano meno comuni dei dermatofiti e dei lieviti, anche alcune muffe possono causare infezioni cutanee, soprattutto nei soggetti con sistema immunitario compromesso.
Condizioni che favoriscono la crescita dei funghi
I funghi prosperano in condizioni specifiche, rendendo alcuni ambienti e abitudini più favorevoli alle infezioni cutanee da funghi. Queste condizioni favorevoli includono:
- Calore e umidità: I funghi prosperano in ambienti caldi e umidi. Le zone del corpo che tendono a trattenere l'umidità, come i piedi sudati, le pieghe dell'inguine e le aree sotto le pieghe della pelle, sono particolarmente vulnerabili.
- Scarsa igiene: Pratiche igieniche inadeguate, come lavarsi poco spesso, non asciugare accuratamente la pelle dopo il bagno e indossare indumenti umidi, possono creare un terreno fertile per i funghi.
- Sistema immunitario indebolito: Le persone con un sistema immunitario indebolito, a causa di condizioni come l'HIV/AIDS, il diabete o i farmaci immunosoppressori, sono più suscettibili alle infezioni fungine, poiché il loro organismo è meno in grado di combattere la crescita eccessiva dei funghi.
- Abbigliamento e calzature strette: Indossare indumenti e calzature stretti e non traspiranti può intrappolare l'umidità e il calore contro la pelle, creando un ambiente ideale per la crescita dei funghi.
- Contatto con individui o animali infetti: Le infezioni fungine possono essere contagiose e diffondersi attraverso il contatto diretto con individui, animali o superfici contaminate.
- Alcune condizioni mediche: Condizioni come il diabete e l'obesità possono aumentare il rischio di infezioni fungine a causa di fattori come la circolazione compromessa, le pieghe della pelle e l'indebolimento della risposta immunitaria.
Tipi comuni di infezioni cutanee da funghi
Le infezioni fungine della pelle possono manifestarsi in varie forme, a seconda del tipo di fungo coinvolto e della zona del corpo interessata. Ecco alcuni dei tipi più comuni:
- Piede d'atleta (Tinea Pedis): Si tratta di una delle infezioni cutanee fungine più diffuse, che colpisce tipicamente i piedi, in particolare tra le dita. È spesso caratterizzata da prurito, bruciore, bruciore, arrossamento, desquamazione e screpolatura della pelle. Il piede d'atleta è altamente contagioso e si diffonde comunemente in ambienti umidi come piscine, spogliatoi e docce.
- Tigna (Tinea Corporis, Tinea Cruris, Tinea Capitis): Nonostante il nome, la tigna non è causata da vermi ma da funghi dermatofiti. Si manifesta con eruzioni circolari, in rilievo, squamose e pruriginose che spesso hanno un aspetto ad anello. La tigna può colpire varie parti del corpo:
- Tinea Corporis: Tigna del corpo, che si manifesta sul tronco, sulle braccia o sulle gambe.
- Tinea Cruris (prurito giovanile): Tigna nella zona inguinale, comune negli atleti e nei soggetti che indossano indumenti stretti.
- Tinea Capitis: Tigna del cuoio capelluto, che colpisce soprattutto i bambini e causa chiazze squamose, perdita di capelli e talvolta infiammazione.
- Infezioni da lievito (candidosi cutanea): Queste infezioni sono causate da Candida I lieviti si manifestano tipicamente in aree umide come le pieghe della pelle, l'inguine, le ascelle e sotto il seno. I sintomi includono arrossamento, prurito, bruciore e perdite bianche e cremose. Anche il mughetto orale (candidosi della bocca) e le infezioni vaginali da lievito sono forme comuni di infezioni da Candida.
- Fungo dell'unghia (onicomicosi): I funghi delle unghie colpiscono le unghie, di solito quelle dei piedi, causando ispessimento, scolorimento (giallastro o biancastro), fragilità e talvolta dolore o fastidio. Le infezioni da funghi delle unghie sono spesso persistenti e possono essere difficili da trattare.
- Pityriasis Versicolor (Tinea Versicolor): Questa infezione fungina, causata da Malassezia Il lievito, invece, si traduce in chiazze di pelle scolorita, in genere sul tronco, sul collo e sulla parte superiore delle braccia. Le chiazze possono essere più chiare o più scure della pelle circostante e possono diventare più evidenti in estate.
- Dermatite seborroica: Anche se non si tratta esclusivamente di un'infezione fungina, Malassezia Il lievito svolge un ruolo significativo nella dermatite seborroica, una comune condizione infiammatoria della pelle che provoca chiazze squamose, desquamate e pruriginose, spesso sul cuoio capelluto (forfora), sul viso e sul petto.
Sintomi delle infezioni cutanee da funghi
I sintomi delle infezioni fungine della pelle possono variare a seconda del tipo di infezione e dell'area interessata. Tuttavia, alcuni sintomi comuni a cui prestare attenzione sono:
- Prurito: Il prurito persistente è un sintomo caratteristico di molte infezioni fungine della pelle. Il prurito può variare da lieve a intenso e può peggiorare quando ci si gratta.
- Arrossamento: L'area cutanea colpita diventa spesso rossa e infiammata.
- Desquamazione o sfaldatura: La pelle può diventare secca, squamosa e desquamata, con desquamazione o screpolatura.
- Bruciore o bruciore: Una sensazione di bruciore o pizzicore, soprattutto in zone come i piedi o l'inguine, è comune nel piede d'atleta e nel prurito da calzino.
- Eruzioni cutanee: Le infezioni fungine si presentano spesso come eruzioni cutanee che possono essere circolari, ad anello o irregolari.
- Vesciche o vescicole: In alcune infezioni fungine, in particolare il piede d'atleta, possono svilupparsi piccole vesciche o vescicole piene di liquido.
- Decolorazione: La pitiriasi versicolor causa chiazze di decolorazione della pelle, che possono essere più chiare o più scure della pelle circostante. La micosi delle unghie può causare una decolorazione delle unghie (giallastra o biancastra).
- Ispessimento o fragilità delle unghie: La micosi delle unghie provoca ispessimento, fragilità e cambiamenti nella struttura dell'unghia.
- Perdita di capelli (nella Tinea Capitis): La tigna del cuoio capelluto può causare la perdita di capelli a chiazze, spesso accompagnata da desquamazione e infiammazione.
È importante notare che questi sintomi possono essere associati anche ad altre patologie cutanee. Pertanto, è fondamentale consultare un dermatologo per una diagnosi e un trattamento adeguati se si sospetta un'infezione fungina della pelle.
Cause e fattori di rischio delle infezioni fungine della pelle
La comprensione delle cause e dei fattori di rischio delle infezioni fungine della pelle può aiutare a prendere misure preventive. I fattori chiave che contribuiscono a queste infezioni sono:
- Esposizione a funghi: Il contatto diretto con i funghi è la causa principale delle infezioni cutanee da funghi. Questo può avvenire attraverso:
- Contatto con individui o animali infetti: Condividere oggetti personali come asciugamani, vestiti o scarpe con una persona infetta o toccare animali domestici infetti può diffondere i funghi.
- Superfici contaminate: Camminare a piedi nudi in luoghi pubblici come piscine, spogliatoi, docce e palestre espone i piedi ai funghi presenti su queste superfici.
- Suolo e piante: Alcuni funghi vivono nel terreno e sulle piante e il contatto diretto può portare a infezioni, soprattutto per i giardinieri o gli amanti dell'aria aperta.
- Fattori ambientali:
- Climi caldi e umidi: Il clima caldo e umido favorisce la crescita dei funghi e aumenta il rischio di infezioni.
- Sudorazione: L'eccessiva sudorazione, soprattutto nelle zone chiuse come i piedi e l'inguine, crea un ambiente umido favorevole ai funghi.
- Pratiche igieniche:
- Scarsa igiene: Fare il bagno o la doccia di rado, non asciugare accuratamente la pelle e indossare indumenti non puliti possono aumentare il rischio.
- Condividere gli oggetti personali: La condivisione di asciugamani, rasoi, calze, scarpe e altri oggetti personali può facilitare la trasmissione dei funghi.
- Fattori legati allo stile di vita:
- Abbigliamento e calzature strette: Indossare abiti e scarpe stretti e non traspiranti trattiene l'umidità e il calore, favorendo la crescita dei funghi.
- Attività atletiche: Gli atleti sono più a rischio a causa della maggiore sudorazione, degli spogliatoi condivisi e dell'uso frequente di docce pubbliche.
- Condizioni mediche e farmaci:
- Sistema immunitario indebolito: Condizioni come l'HIV/AIDS, il diabete, le malattie autoimmuni e i farmaci che sopprimono il sistema immunitario (ad esempio, corticosteroidi, chemioterapia) aumentano la suscettibilità alle infezioni fungine.
- Uso di antibiotici: Gli antibiotici possono alterare l'equilibrio naturale dei microrganismi sulla pelle, consentendo potenzialmente la crescita di funghi.
- Obesità: Le pieghe della pelle nei soggetti obesi possono intrappolare l'umidità e creare un ambiente favorevole alle infezioni fungine.
- Diabete: I soggetti affetti da diabete sono più inclini alle infezioni, comprese quelle fungine, a causa dell'alterazione della circolazione e della funzione immunitaria.
- Età: Sia i bambini molto piccoli che gli adulti più anziani possono essere più suscettibili a certe infezioni fungine.
Diagnosi delle infezioni cutanee da funghi
Una diagnosi accurata è essenziale per un trattamento efficace delle infezioni fungine della pelle. Un dermatologo può in genere diagnosticare un'infezione fungina della pelle attraverso:
- Esame fisico: Il dermatologo esaminerà visivamente la pelle colpita, notando l'aspetto, la posizione e la distribuzione dell'eruzione o delle lesioni. Il modello e le caratteristiche dell'eruzione cutanea spesso forniscono indizi sul tipo di infezione fungina.
- Anamnesi medica: Il dermatologo si informerà sull'anamnesi, comprese eventuali condizioni preesistenti, farmaci, fattori legati allo stile di vita e potenziali esposizioni che potrebbero contribuire all'infezione.
- Raschiatura della pelle (preparazione con KOH): Si tratta di un test diagnostico comune e rapido. Il dermatologo raschia delicatamente un piccolo campione di squame cutanee dalla zona interessata. Il raschiato viene poi posto su un vetrino da microscopio con una soluzione di idrossido di potassio (KOH). Il KOH dissolve le cellule della pelle, rendendo più visibili al microscopio gli elementi fungini (ife o spore). Questo test può confermare rapidamente la presenza di funghi.
- Coltura fungina: In alcuni casi può essere necessaria una coltura fungina, soprattutto se la diagnosi è incerta o se l'infezione è grave o ricorrente. Un raschiato cutaneo o un ritaglio di unghia viene raccolto e inviato a un laboratorio per far crescere il fungo in un terreno di coltura. In questo modo è possibile identificare il tipo specifico di fungo che causa l'infezione, che può guidare le decisioni di trattamento, in particolare per le infezioni resistenti.
- Biopsia cutanea (raramente necessaria): In casi rari, complessi o atipici, può essere eseguita una biopsia cutanea. Un piccolo campione di pelle viene prelevato ed esaminato al microscopio per escludere altre condizioni e confermare l'infezione fungina.
Opzioni di trattamento per le infezioni cutanee fungine
Il trattamento delle infezioni fungine della pelle dipende dal tipo e dalla gravità dell'infezione. Le opzioni vanno dai farmaci da banco (OTC) ai farmaci antimicotici da prescrizione:
- Farmaci antimicotici da banco (OTC): Per le infezioni cutanee fungine da lievi a moderate, come il piede d'atleta, il prurito e la tigna, le creme, le lozioni, gli spray e le polveri antimicotiche da banco sono spesso efficaci. I comuni ingredienti antimicotici da banco includono:
- Clotrimazolo
- Miconazolo
- Terbinafina
- Tolnaftato
- Undecilenato
- Farmaci antimicotici su prescrizione: Per le infezioni fungine più gravi, diffuse o persistenti, o per la micosi delle unghie e la tigna del cuoio capelluto, spesso è necessaria la prescrizione di farmaci antimicotici. Questi farmaci sono più forti ed efficaci delle opzioni OTC e possono essere prescritti in forma topica o orale:
- Antimicotici topici su prescrizione: Per le infezioni cutanee possono essere prescritte creme e pomate antimicotiche più forti, contenenti ingredienti come ketoconazolo, econazolo, ciclopirox e nistatina.
- Farmaci antimicotici orali: Per i funghi delle unghie, la tigna del cuoio capelluto e le infezioni cutanee gravi, spesso sono necessari farmaci antimicotici orali. Gli antimicotici orali più comuni includono terbinafina, itraconazolo, fluconazolo e griseofulvina. Gli antimicotici orali vengono assunti per bocca e agiscono a livello sistemico per combattere l'infezione. In genere richiedono un ciclo di trattamento più lungo (da settimane a mesi) e possono avere potenziali effetti collaterali, per cui è importante un monitoraggio regolare da parte del medico.
- Shampoo e lavaggi antimicotici prescritti: Per la tigna del cuoio capelluto e la dermatite seborroica, possono essere prescritti shampoo antimicotici contenenti ketoconazolo, solfuro di selenio o ciclopirox per controllare la crescita dei funghi e ridurre i sintomi. Per le infezioni del corpo possono essere prescritti anche lavaggi antimicotici.
- Rimedi casalinghi e misure di supporto: Anche se i rimedi casalinghi da soli non possono curare le infezioni fungine, possono fornire un sollievo dai sintomi e supportare il trattamento:
- Buona igiene: Mantenere una buona igiene lavando quotidianamente l'area interessata con acqua e sapone e asciugandola accuratamente, soprattutto nelle pieghe cutanee.
- Mantenere la pelle asciutta e fresca: Indossare indumenti larghi e traspiranti e togliersi subito i vestiti sudati. Utilizzare polveri assorbenti (come il talco, se tollerato) nelle aree soggette a umidità.
- Evitare gli irritanti: Evitare saponi, detergenti e profumi aggressivi che possono irritare la pelle e peggiorare i sintomi.
- Compresse fresche: Gli impacchi freddi possono aiutare a lenire il prurito e l'infiammazione.
- Piedi in ammollo (per il piede d'atleta): Immergere i piedi in acqua salata o in una soluzione di aceto diluito può aiutare ad asciugare le vesciche e ad alleviare il prurito del piede d'atleta.
È fondamentale consultare un dermatologo per una diagnosi e un trattamento adeguati delle infezioni fungine della pelle. L'autotrattamento con farmaci OTC per periodi prolungati o per infezioni gravi può ritardare le cure appropriate e potenzialmente portare a complicazioni o recidive. Un dermatologo può diagnosticare con precisione il tipo di infezione fungina, consigliare il piano di trattamento più efficace e monitorare i progressi.
Prevenzione delle infezioni cutanee da funghi: Passi proattivi per una pelle sana
Prevenire è sempre meglio che curare. L'adozione di misure preventive può ridurre significativamente il rischio di sviluppare infezioni cutanee da funghi:
- Praticare una buona igiene:
- Fare la doccia o il bagno regolarmente: Lavarsi quotidianamente il corpo con acqua e sapone, soprattutto dopo aver sudato o fatto attività fisica.
- Asciugare accuratamente la pelle: Prestare particolare attenzione all'asciugatura delle pieghe della pelle, tra le dita dei piedi e nella zona inguinale dopo il bagno o il nuoto.
- Lavarsi frequentemente le mani: Lavarsi accuratamente e frequentemente le mani, soprattutto dopo essere stati in luoghi pubblici o aver toccato superfici potenzialmente contaminate.
- Mantenere la pelle asciutta e fresca:
- Indossare indumenti larghi e traspiranti: Scegliete indumenti di cotone o di altri tessuti traspiranti che eliminano l'umidità. Evitate gli indumenti sintetici aderenti.
- Indossare calzature traspiranti: Scegliete scarpe in materiali traspiranti come la pelle o la tela e alternate le scarpe per farle asciugare completamente tra un paio d'ore.
- Utilizzare polvere assorbente: Applicare polvere assorbente (come il talco, se tollerata) sulle aree soggette a sudorazione, come i piedi e l'inguine, per aiutarle a rimanere asciutte.
- Evitare di condividere gli oggetti personali:
- Non condividere asciugamani, vestiti o scarpe: Evitare di condividere oggetti personali che possono ospitare funghi, come asciugamani, indumenti, calze, scarpe, rasoi e tagliaunghie.
- Usate i vostri prodotti per la cura della persona: Utilizzate i vostri saponi, shampoo e prodotti per l'igiene personale.
- Proteggere i piedi nei luoghi pubblici:
- Indossare scarpe da doccia o sandali nelle docce pubbliche, negli spogliatoi e nelle piscine: Evitate di camminare a piedi nudi in queste aree pubbliche umide per ridurre al minimo l'esposizione ai funghi.
- Mantenere un sistema immunitario sano:
- Mangiare una dieta equilibrata: Consumare una dieta nutriente ricca di frutta, verdura e cereali integrali per sostenere un sistema immunitario forte.
- Dormire a sufficienza: Un sonno adeguato è essenziale per la funzione immunitaria.
- Gestire lo stress: Lo stress cronico può indebolire il sistema immunitario. Praticate tecniche di riduzione dello stress come l'esercizio fisico, lo yoga o la meditazione.
- Gestire le condizioni mediche sottostanti: Gestire efficacemente condizioni come il diabete e l'HIV/AIDS per ottimizzare la funzione immunitaria.
- Cura corretta delle unghie:
- Mantenere le unghie pulite e asciutte: Mantenere le unghie di mani e piedi pulite e asciutte.
- Evitare il trauma delle unghie: Prevenire le lesioni alle unghie, poiché le unghie danneggiate sono più suscettibili alle infezioni fungine.
- Utilizzare strumenti per unghie puliti: Utilizzare forbici e lime per unghie pulite e disinfettate.
- Trattare tempestivamente le infezioni esistenti: Se si sviluppa un'infezione cutanea da fungo, è necessario rivolgersi tempestivamente a un medico per evitare che si diffonda ad altre aree del corpo o ad altre persone.
Quando rivolgersi a un dermatologo per le infezioni fungine della pelle
Anche se le infezioni fungine lievi della pelle possono rispondere ai trattamenti OTC, è importante sapere quando rivolgersi a un dermatologo. Consultare un dermatologo se:
- I sintomi sono gravi o in peggioramento: Se i sintomi sono intensi, in rapido peggioramento o non migliorano con i trattamenti OTC entro una o due settimane.
- L'infezione è diffusa: Se l'infezione interessa un'ampia zona del corpo.
- L'infezione colpisce le unghie o il cuoio capelluto: I funghi delle unghie e la tigna del cuoio capelluto richiedono in genere la prescrizione di farmaci e l'assistenza di un dermatologo.
- Il sistema immunitario è indebolito: I soggetti con sistema immunitario compromesso devono rivolgersi tempestivamente a un medico per qualsiasi sospetta infezione fungina.
- Avete il diabete: Le persone con diabete sono a maggior rischio di complicanze da infezioni e dovrebbero rivolgersi a un professionista.
- La diagnosi è incerta: Se non si è sicuri di avere un'infezione fungina o se i sintomi potrebbero essere dovuti a un'altra patologia della pelle, un dermatologo può fornire una diagnosi accurata.
- Infezioni ricorrenti: Se si verificano infezioni cutanee da funghi frequenti o ricorrenti, un dermatologo può aiutare a identificare i fattori sottostanti e a sviluppare una strategia preventiva.
- I trattamenti OTC sono inefficaci: Se i farmaci antimicotici da banco non danno sollievo o non eliminano l'infezione dopo un ragionevole periodo di prova.
Il legame tra le infezioni fungine e la salute generale della pelle
Le infezioni fungine, sebbene spesso percepite come problemi cutanei minori, sono intrinsecamente legate alla salute generale della pelle. Le infezioni fungine non trattate o ricorrenti possono portare a:
- Irritazione cronica della pelle e disagio: Il prurito, l'arrossamento e la desquamazione persistenti possono avere un impatto significativo sul comfort e sulla qualità della vita.
- Danno cutaneo e infezioni secondarie: Grattarsi intensamente per alleviare il prurito può danneggiare la barriera cutanea, aumentando il rischio di infezioni batteriche secondarie.
- Diffusione dell'infezione: Le infezioni fungine possono diffondersi ad altre parti del corpo, comprese le unghie, il cuoio capelluto e, nei casi più gravi, anche all'interno (soprattutto nei soggetti immunocompromessi).
- Discromie e cicatrici: Alcune infezioni fungine, come la pitiriasi versicolor, possono causare uno scolorimento della pelle. Infezioni gravi o non trattate possono potenzialmente portare a cicatrici.
- Impatto sull'autostima e sul benessere sociale: Le patologie cutanee visibili, comprese le infezioni fungine, possono avere un impatto sull'autostima e sulle interazioni sociali, soprattutto se sono diffuse o interessano aree visibili come il viso o le mani.
Pertanto, affrontare le infezioni fungine in modo tempestivo ed efficace non significa solo alleviare i sintomi immediati, ma anche salvaguardare la salute della pelle a lungo termine e il benessere generale.
Conclusione: Gestione proattiva della salute della pelle e delle infezioni fungine
Le infezioni fungine della pelle sono comuni, ma spesso sono anche prevenibili e curabili. Comprendendo le cause, i tipi, i sintomi e le misure preventive, è possibile adottare misure proattive per proteggere la salute della pelle e ridurre al minimo il rischio di infezioni fungine.
Mantenere una buona igiene, mantenere la pelle asciutta e fresca, evitare di condividere oggetti personali e proteggere i piedi nei luoghi pubblici sono strategie preventive fondamentali. Se si sospetta di avere un'infezione fungina della pelle, non bisogna esitare a rivolgersi a un dermatologo per la diagnosi e il trattamento. Con una cura e una gestione adeguate, è possibile affrontare efficacemente le infezioni fungine della pelle e mantenere una pelle sana, confortevole e bella. Ricordate che la pelle è la prima linea di difesa del vostro corpo: prendersene cura è un investimento per la vostra salute e il vostro benessere generale.
Scopri la competenza della Dott.ssa Ebru Okyay, la tua dottoressa di fiducia dermatologo In Adalia. Che tu voglia risolvere problemi di pelle di natura medica o migliorare la tua bellezza naturale con trattamenti cosmetici, il dott. Okyay è qui per aiutarti. Con cure personalizzate e tecniche avanzate, raggiungere i tuoi obiettivi per la pelle non è mai stato così facile.
