Hautreaktionen wie Ausschläge, Juckreiz, Rötungen und Schwellungen können unglaublich frustrierend und schwierig zu behandeln sein, insbesondere wenn sie chronisch werden oder immer wiederkehren. Oftmals werden diese hartnäckigen Hautprobleme durch eine Allergie oder Empfindlichkeit gegenüber alltäglichen Substanzen verursacht – in Hautpflegeprodukten, Kleidung, Schmuck oder sogar in der Umwelt. Die Identifizierung des spezifischen Übeltäters oder Allergen, ist für eine wirksame Behandlung und Prävention von entscheidender Bedeutung.
Für Personen, die in der Türkei unter Hautproblemen leiden oder eine Reise dorthin planen, ist es wichtig, den Prozess der Allergietests in Antalya bietet einen Weg, diese versteckten Auslöser aufzudecken und dauerhafte Linderung zu finden. Von einem HautarztAus Sicht von sind genaue Allergietests ein Eckpfeiler bei der Diagnose chronischer Kontaktdermatitis und anderer allergischer Hauterkrankungen, da sie personalisierte Behandlungspläne ermöglichen, die auf die Grundursache des Problems abzielen.
Die Haut ist unser größtes Organ und dient als lebenswichtige Barriere. Sie interagiert ständig mit unzähligen Substanzen aus der Außenwelt. Während diese Interaktion normalerweise harmlos ist, reagiert das Immunsystem mancher Menschen abnormal auf bestimmte Substanzen, die von anderen normalerweise gut vertragen werden. Diese übertriebene Immunreaktion nennen wir eine AllergieHautallergien können sich auf verschiedene Weise manifestieren, aber eine der häufigsten Formen, die eine spezielle Untersuchung erfordern, ist Kontaktdermatitis, eine Entzündung der Haut, die durch Kontakt mit einem Reizstoff oder Allergen verursacht wird.
Die Unterscheidung zwischen einer Reaktion, die durch einen direkten Reizstoff verursacht wird, und einer echten Allergie ist wichtig, da sich die Vorgehensweise bei Diagnose und Behandlung erheblich unterscheidet. Allergietests, insbesondere Patch-Test Im Zusammenhang mit verzögerten Hautallergien ist dies das wichtigste Diagnoseinstrument für Dermatologen, um die spezifischen Substanzen zu identifizieren, die diese immunvermittelten Reaktionen auslösen. Die Kenntnis Ihrer Auslöser ist der erste und wichtigste Schritt, um Ihre Hautgesundheit effektiv zu kontrollieren und zukünftigen Ausbrüchen vorzubeugen.
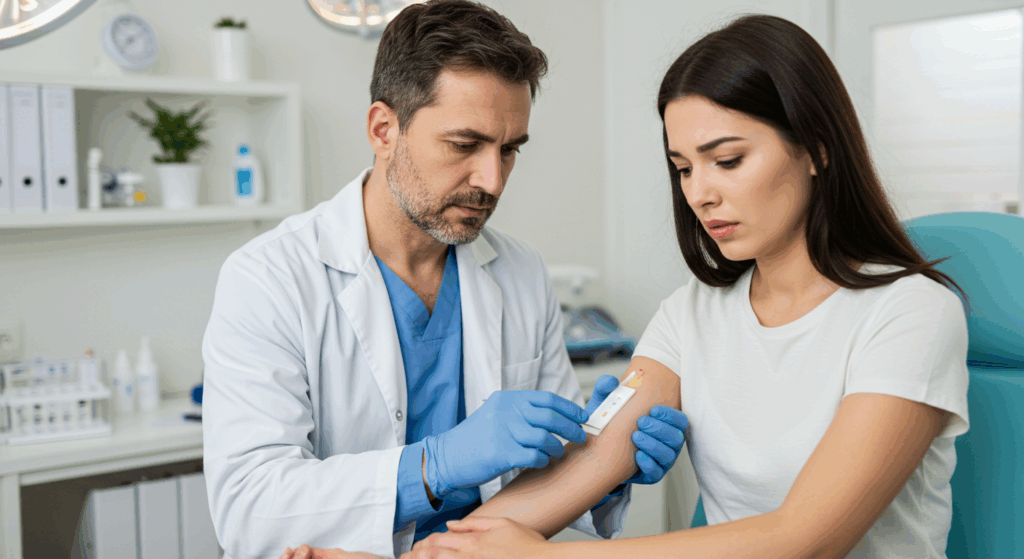
Allergien und Hautreaktionen verstehen
Bevor wir uns mit den Einzelheiten von Allergietests befassen, ist es wichtig, die grundlegenden Konzepte von Allergien und ihre Manifestation auf der Haut zu verstehen.
Was ist eine Allergie?
Ein Allergie ist eine übertriebene oder abnormale Reaktion des Körpers Immunsystem zu einer Substanz, die normalerweise für die meisten Menschen harmlos ist. Diese Substanz wird als AllergenWenn ein Allergiker einem Allergen ausgesetzt ist, erkennt sein Immunsystem es fälschlicherweise als Bedrohung und startet eine Abwehrreaktion, die eine Reihe von Reaktionen auslöst, die zu Allergiesymptomen führen. Das Immunsystem umfasst verschiedene Zellen und Moleküle (wie Antikörper und Signalstoffe), die den Körper vor schädlichen Eindringlingen wie Bakterien und Viren schützen sollen. Bei einer Allergie richtet sich dieses hochentwickelte Abwehrsystem gegen ein harmloses Ziel.
Verschiedene Arten von Überempfindlichkeitsreaktionen
Allergische Reaktionen werden nach der Geschwindigkeit und dem Mechanismus der Immunantwort klassifiziert. Bei Hautallergien sind zwei Typen besonders relevant, wobei wir uns bei Kontaktdermatitis und Epikutantests auf den verzögerten Typ konzentrieren:
- Sofortige Überempfindlichkeit (Typ I): Diese Art der Reaktion tritt schnell auf, normalerweise innerhalb weniger Minuten bis zu wenigen Stunden nach dem Kontakt mit dem Allergen. Sie wird durch spezifische Antikörper vermittelt, die IgE (Immunglobulin E). Wenn IgE-Antikörper, die an bestimmte Immunzellen (wie Mastzellen) gebunden sind, auf das Allergen treffen, für das sie spezifisch sind, lösen sie die Freisetzung von Chemikalien aus wie Histamin aus diesen Zellen. Histamin ist eine Schlüsselchemikalie, die für Symptome wie Juckreiz, Rötung, Schwellung, Nesselsucht (Urtikaria) und in schweren Fällen Atembeschwerden oder Blutdruckabfall (Anaphylaxie) verantwortlich ist. Einfache Erklärung: Dies ist die schnelle Art der Allergie, bei der Ihr Körper spezielle Antikörper (IgE) bildet, die den Zellen signalisieren, Chemikalien wie Histamin auszuschütten, was zu schnellen Reaktionen wie Nesselsucht führt, direkt nachdem Sie etwas berührt oder gegessen haben. Der Standardtest für diese Art von Allergie gegen Substanzen wie Pollen, Hausstaubmilben, Tierhaare oder Nahrungsmittel ist oft Haut-Pricktest oder Bluttests zur Messung des IgE-Spiegels.
- Verzögerte (Typ IV) Überempfindlichkeit: Diese Art von Reaktion wird nicht durch Antikörper wie IgE vermittelt, sondern durch spezifische Immunzellen, die sogenannten T-Zellen. Wenn T-Zellen, die zuvor gegen ein Allergen sensibilisiert wurden, erneut auf dieses Allergen treffen, werden sie aktiviert und setzen Signalmoleküle frei (Zytokine), die andere Entzündungszellen an die Stelle locken und so eine verzögerte Entzündungsreaktion auslösen. Diese Reaktion entwickelt sich typischerweise langsam und tritt 24 bis 72 Stunden (oder sogar später) nach dem Kontakt mit dem Allergen auf. Allergische Kontaktdermatitis ist das klassische Beispiel einer verzögerten Überempfindlichkeitsreaktion vom Typ IV. Einfache Erklärung: Dies ist die langsame Art der Allergie, bei der spezielle Immunzellen (T-Zellen) auf etwas reagieren, das Sie berührt haben, was ein oder zwei Tage später einen Ausschlag verursacht. Patch-Test ist die Standardmethode zur Diagnose dieser Art von Allergie.
Kontaktdermatitis: Entzündung durch Kontakt
Kontaktdermatitis ist ein allgemeiner Begriff für eine Entzündung der Haut, die durch direkten Kontakt mit einer Substanz verursacht wird. Es gibt zwei Haupttypen:
- Reizende Kontaktdermatitis: Dies ist die häufigere Form. Es handelt sich um eine nicht-allergische Reaktion, die durch eine direkte Schädigung der Hautzellen durch Kontakt mit einer reizenden Substanz verursacht wird. Es handelt sich nicht um eine allergische Reaktion des Immunsystems. Der Schweregrad hängt von der Stärke des Reizstoffes und der Dauer des Kontakts ab. Zu den typischen Symptomen gehören Rötung, Trockenheit, Schuppung, Risse, Brennen und Schmerzen. Häufige Ursachen sind scharfe Seifen, Reinigungsmittel, Lösungsmittel, Säuren oder auch längerer Kontakt mit Wasser (z. B. häufiges Händewaschen). Einfache Erklärung: Dies ist wie eine direkte chemische Verbrennung, keine Allergie. Etwas Starkes oder etwas, das Sie häufig berühren, schädigt die Schutzschicht Ihrer Haut und verursacht Reizungen.
- Allergische Kontaktdermatitis: Dies ist die immunvermittelte, verzögerte Reaktion (Typ IV-Überempfindlichkeit), die wir besprochen haben. Sie tritt bei Personen auf, die sensibilisiert gegen ein bestimmtes Allergen. Sensibilisierung bedeutet, dass das Immunsystem bei einem früheren Kontakt „gelernt“ hat, die Substanz als Allergen zu erkennen (dieser erste Kontakt verursacht keinen Hautausschlag, bereitet das Immunsystem aber darauf vor). Bei nachfolgenden Kontakten löst das Immunsystem eine verzögerte Entzündungsreaktion an der Kontaktstelle aus. Zu den typischen Symptomen gehören starker Juckreiz, Rötung, Schwellung und Beulen (Papeln) und Blasen (Vesikel oder Blasen). Der Ausschlag ist in der Regel auf die Kontaktstelle beschränkt, kann sich aber manchmal ausbreiten. Häufige Allergene sind Giftefeu/Gifteiche, Nickel, Duftstoffe und Konservierungsmittel. Einfache Erklärung: Es handelt sich um eine echte Allergie, die sich mit der Zeit entwickelt. Nachdem Ihr Körper den Auslöser erkannt hat (Sensibilisierung), verursacht erneutes Berühren einen verzögerten, juckenden, blasigen Ausschlag.
Die Unterscheidung zwischen irritativer und allergischer Kontaktdermatitis allein anhand des Erscheinungsbildes kann manchmal schwierig sein, obwohl allergische Reaktionen typischerweise deutlich stärker jucken und eher zu Blasenbildung führen als irritative Reaktionen, die meist schmerzhafter oder brennender sind. Die Identifizierung der spezifischen Substanz, die die Reaktion auslöst, ist für beide Arten entscheidend, der diagnostische Ansatz ist jedoch unterschiedlich. Bei allergischer Kontaktdermatitis ist der Patch-Test entscheidend.

Warum Allergietests (insbesondere Patch-Tests) wichtig sind
Wenn Sie an chronischer, wiederkehrender oder hartnäckiger Dermatitis leiden, insbesondere wenn diese mit Standardbehandlungen nicht abheilt oder wenn Sie den Verdacht haben, dass bestimmte Substanzen die Dermatitis auslösen, sind Allergietests, insbesondere Patch-Tests, von unschätzbarem Wert.
- Identifizierung des spezifischen Allergens: Ein Patch-Test ist die effektivste Methode, um die genauen Substanzen zu identifizieren, die Ihre allergische Kontaktdermatitis auslösen. Wenn Sie das spezifische Allergen kennen, können Sie gezielt Maßnahmen ergreifen, um es zu vermeiden.
- Leitende Vermeidungsstrategien: Sobald Ihre Allergene identifiziert sind, kann Ihr Hautarzt Ihnen detaillierte Informationen darüber geben, wo diese Allergene häufig vorkommen (in Produkten, Materialien, Ihrer Umgebung oder Ihrem Beruf) und Sie beraten, wie Sie den Kontakt strikt vermeiden können. Dies ist die primäre und wirksamste Behandlung bei allergischer Kontaktdermatitis.
- Vorbeugung wiederkehrender oder chronischer Hautausschläge: Indem Sie Ihre Auslöser identifizieren und vermeiden, können Sie zukünftige Schübe einer allergischen Kontaktdermatitis verhindern und den Kreislauf aus chronischer Entzündung und Beschwerden durchbrechen.
- Unterscheidung zwischen allergischer und irritativer Dermatitis: Mithilfe eines Patch-Tests lässt sich feststellen, ob es sich bei einer Reaktion um eine echte Allergie handelt oder ob es sich eher um eine Reizung handelt. Dies ist wichtig für die Entscheidung über die beste Behandlungsstrategie.
- Verbesserung der Behandlung chronischer Erkrankungen: Personen mit Erkrankungen wie Neurodermitis (atopische Dermatitis) neigen aufgrund ihrer geschwächten Hautbarriere häufiger zur Entwicklung einer allergischen Kontaktdermatitis. Die Erkennung dieser Allergien durch einen Epikutantest kann die Behandlung des Neurodermitis-Syndroms deutlich verbessern, da die Vermeidung des Kontaktallergens zu einer deutlichen Besserung oder sogar zum Verschwinden des Ausschlags führen kann.
- Berufsbedingte Kontaktdermatitis: Patch-Tests sind für die Untersuchung einer berufsbedingten Kontaktdermatitis unerlässlich. Sie helfen dabei, am Arbeitsplatz auftretende Allergene oder Reizstoffe zu identifizieren und Strategien zum Schutz Ihrer Haut oder zur Suche nach alternativen Materialien zu entwickeln.
Im Wesentlichen liefert der Patch-Test die entscheidenden Informationen, die erforderlich sind, um von der Symptombehandlung zur Behandlung der Grundursache der allergischen Kontaktdermatitis überzugehen – dem Kontakt mit dem spezifischen Allergen.
Wer benötigt einen Allergietest (Patch-Test)?
Ein Epikutantest ist nicht bei jedem Hautausschlag notwendig. Er ist insbesondere bei Verdacht auf eine allergische Kontaktdermatitis angezeigt. Ihr Hautarzt wird anhand Ihrer Krankengeschichte und der klinischen Untersuchung feststellen, ob ein Epikutantest in Ihrem Fall sinnvoll ist.
Zu den möglichen Kandidaten für einen Patch-Test zählen:
- Personen mit wiederkehrender oder chronischer Dermatitis: Wenn Sie einen Ausschlag haben, der immer wieder auftritt oder schon seit längerer Zeit besteht, insbesondere wenn die Ursache unklar ist.
- Personen mit Dermatitis an bestimmten Stellen, die auf eine Kontaktallergie hindeuten: Hautausschläge an den Händen (häufig durch Produkte, Chemikalien), im Gesicht (Kosmetika, Hautpflegeprodukte, Allergene in der Luft), an den Augenlidern (Kosmetika, Nagellack, der durch Berührung übertragen wird) oder an Stellen, die durch Kleidung oder Schmuck bedeckt sind (Nickelallergie).
- Personen, deren Dermatitis nicht auf die Standardbehandlung anspricht: Wenn lokale Kortikosteroide und Feuchtigkeitscremes Ihren Ausschlag nicht wirksam lindern.
- Personen mit Verdacht auf berufsbedingte Kontaktdermatitis: Wenn Ihr Ausschlag während der Arbeit begann oder sich verschlimmerte.
- Personen mit atopischer Dermatitis (Ekzem), deren Ausschlag sich in Muster, Lage oder Schwere verändert hat oder bei denen die typische Ekzembehandlung nicht abheilt: Bei Ekzempatienten besteht ein höheres Risiko, Kontaktallergien zu entwickeln, die ihren Zustand verschlimmern.
- Personen, die den Verdacht haben, dass ein bestimmtes Produkt oder eine bestimmte Substanz ihren Ausschlag verursacht, aber eine Bestätigung benötigen: Durch einen Patch-Test kann die Allergie nachgewiesen werden.
Der Patch-Test ist im Allgemeinen nicht bei akuten Allergien (wie Nesselsucht durch Lebensmittel), Nesselsucht durch innere Faktoren oder irritativer Kontaktdermatitis sinnvoll (er kann jedoch helfen, eine überlagerte Allergie auszuschließen). Es handelt sich um einen Test auf verzögerte, zellvermittelte Allergien gegen Substanzen, die mit der Haut in Kontakt kommen.
Patch-Test: Der Goldstandard für allergische Kontaktdermatitis
Der Patch-Test ist ein standardisiertes medizinisches Verfahren, das von Dermatologen zur Diagnose verzögerter Überempfindlichkeitsreaktionen vom Typ IV, am häufigsten einer allergischen Kontaktdermatitis, durchgeführt wird. Dabei werden kleine Hautpartien unter kontrollierten Bedingungen geringen Mengen verdächtiger Allergene ausgesetzt und auf eine verzögerte Reaktion beobachtet.
Die Wissenschaft hinter dem Patch-Test
Der Patch-Test basiert auf dem Prinzip, sensibilisierte T-Zellen erneut einem Allergen auszusetzen.
- Sensibilisierungsphase: Das passiert irgendwann vor Der Epikutantest. Beim ersten Kontakt mit einem Allergen nehmen die Immunzellen der Haut (Langerhans-Zellen) das Allergen auf, verarbeiten es und präsentieren es den T-Zellen in den Lymphknoten. Bestimmte T-Zellen, die dieses spezifische Allergen erkennen können, werden aktiviert und vermehren sich. Diese aktivierten, allergenspezifischen T-Zellen zirkulieren dann im Blutkreislauf und verbleiben in der Haut. Dort entwickeln sie sich zu „Gedächtnis-T-Zellen“, die bereit sind, auf zukünftige Expositionen zu reagieren. Dieser Prozess dauert etwa 10–14 Tage und verursacht keinen Hautausschlag.
- Provokationsphase (Patch-Test): Beim Epikutantest wird eine kleine, nicht reizende Menge des verdächtigen Allergens auf die Hautoberfläche aufgetragen. Bei einer bereits sensibilisierten Person dringt das Allergen in die Epidermis ein und wird erneut von Immunzellen aufgenommen. Diese Zellen präsentieren das Allergen den in der Haut an der Teststelle vorhandenen T-Gedächtniszellen.
- T-Zell-Aktivierung und Entzündungsreaktion: Die Gedächtnis-T-Zellen, die das Allergen erkennen, werden aktiviert. Sie setzen Zytokine (Signalmoleküle), die weitere Entzündungszellen (wie Makrophagen und weitere T-Zellen) in den betroffenen Bereich rekrutieren. Dieser Zustrom von Entzündungszellen verursacht die sichtbaren Anzeichen der Epikutantestreaktion – Rötung, Schwellung, Beulen und Blasen. Diese Entzündungsreaktion benötigt Zeit, um sich zu entwickeln, weshalb Epikutantestreaktionen verzögert auftreten und typischerweise 48–96 Stunden nach der Allergenanwendung ihren Höhepunkt erreichen.
Einfache Erklärung: Beim Patch-Test handelt es sich um das erneute Aussetzen Ihrer Haut verdächtiger Stoffe, um zu sehen, ob Ihre „Allergie-Polizeizellen“ (T-Zellen) diese Stoffe von einer früheren Begegnung wiedererkennen und einen Alarm (einen Ausschlag) auslösen.
Das Patch-Testverfahren – Schritt für Schritt
Der Epikutantest ist kein Schnelltest. Er erfordert mehrere Besuche beim Hautarzt über mehrere Tage hinweg.
- Vorbereitung (vor der Anwendung):
- Informieren Sie Ihren Hautarzt über alle Medikamente, die Sie einnehmen, insbesondere über orale Kortikosteroide oder topische Kortikosteroide, die Sie auf Ihren Rücken auftragen. Orale Kortikosteroide (insbesondere in höheren Dosen) und starke topische Kortikosteroide auf dem Rücken können die Reaktionen auf den Epikutantest unterdrücken und zu falsch negativen Ergebnissen führen. Möglicherweise müssen Sie die Einnahme dieser Medikamente vor dem Test für einen bestimmten Zeitraum unterbrechen, wie von Ihrem Hautarzt empfohlen.
- Vermeiden Sie mehrere Wochen vor dem Test eine starke Sonneneinstrahlung auf den Bereich, auf den die Pflaster aufgebracht werden (normalerweise der obere Rücken), da ein Sonnenbrand die Ergebnisse verfälschen oder zu falsch positiven Ergebnissen führen kann.
- Die Haut auf dem Rücken sollte frei von aktivem Ausschlag sein.
- Bewerbungstag (Tag 1):
- Der Dermatologe oder ein geschulter Assistent wählt anhand Ihrer Krankengeschichte und vermuteter Expositionen eine Liste der zu testenden Allergene aus. Standardisierte Testgruppen (wie die European Baseline Series) testen auf die häufigsten Allergene. Zusätzliche Testgruppen (z. B. Kosmetik-, Gummi- oder Metall-Tests) können verwendet werden, oder es können bei Bedarf spezifische Allergene aus Ihren eigenen Produkten (kundenspezifische Tests) getestet werden.
- Winzige Mengen jedes Allergens, gemischt mit einer nicht reaktiven Basis (normalerweise Vaseline), werden in kleine, runde Kammern aus Aluminium oder Kunststoff gegeben.
- Diese Kammern werden dann auf die Haut Ihres oberen Rückens (manchmal auch auf die Oberarme oder Oberschenkel) aufgebracht und mit hypoallergenem medizinischem Klebeband fixiert. Die Stellen werden üblicherweise mit einem chirurgischen Marker markiert, um zu identifizieren, welches Allergen sich an welcher Stelle befindet.
- Sie erhalten Anweisungen zur Pflege der Pflaster. Halten Sie die betroffene Stelle unbedingt trocken (kein Duschen, Schwimmen oder anstrengende körperliche Betätigung, die zu starkem Schwitzen führt) und vermeiden Sie alles, was die Pflaster lösen könnte (z. B. enge Kleidung, die an der Stelle reibt).
- Die Wartezeit (Tage 1-2): Du trägst die Pflaster 48 Stunden lang. Während dieser Zeit haben die Allergene ständigen Kontakt mit deiner Haut. Reagierst du allergisch auf eine getestete Substanz, beginnt die verzögerte Immunreaktion.
- Erste Messung (Tag 3, 48 Stunden nach der Anwendung):
- Sie kehren in die Praxis des Hautarztes zurück.
- Die Pflaster werden vorsichtig entfernt.
- Der Dermatologe führt die erste Auswertung der Teststellen durch. Möglicherweise sind bereits einige Reaktionen sichtbar. Die Hautstellen, an denen sich die Flecken befanden, werden in der Regel erneut markiert, um sicherzustellen, dass die Stellen bei der nächsten Messung wiedergefunden werden können, da die anfänglichen Markierungen verblassen können.
- Sie müssen den Bereich weiterhin relativ trocken halten und Reizungen vermeiden.
- Zweite Messung (Tag 4 oder 5, 72–96 Stunden nach der Anwendung):
- Dies ist normalerweise der wichtigste Messwert. Sie kehren zur zweiten Beurteilung der Teststellen in die Praxis des Hautarztes zurück.
- Verzögerte allergische Reaktionen erreichen zu diesem Zeitpunkt normalerweise ihren Höhepunkt und äußern sich als Rötung, Schwellung, Papeln oder Bläschen an der Stelle, an der das spezifische Allergen aufgetragen wurde.
- Der Dermatologe wird jede Stelle sorgfältig untersuchen und jede Reaktion bewerten.
- Mögliche spätere Lesungen (optional, Tag 7 oder später): Bei manchen Allergenen oder in bestimmten Fällen, in denen sich eine Reaktion sehr langsam entwickelt, kann der Dermatologe Sie bitten, 5–7 Tage nach der Anwendung oder sogar noch später zur Messung wiederzukommen. Dies kommt seltener vor, kann aber wichtig sein, um sehr späte Reaktionen zu erkennen.
Ergebnisse interpretieren
Die Interpretation von Epikutantestreaktionen erfordert die Expertise eines Dermatologen, der Erfahrung mit der Auswertung dieser Tests hat. Er unterscheidet zwischen echten allergischen Reaktionen und Reaktionen, die durch Reizungen oder andere Faktoren verursacht werden.
- Positive allergische Reaktion: Eine positive Reaktion deutet auf eine Allergie (Sensibilisierung) gegen die getestete Substanz an der entsprechenden Stelle hin. Sie äußert sich typischerweise in Form von Rötung, Schwellung, Infiltration (Verdickung), Papeln (kleinen Beulen) und oft Bläschen (kleinen Blasen) im Testbereich. Der Juckreiz an den positiven Stellen kann stark sein. Eine allergische Reaktion hält typischerweise zwischen der ersten und zweiten Messung an oder verschlimmert sich sogar.
- Bewertungsskala: Die Einstufung der Reaktionen erfolgt üblicherweise anhand einer standardisierten Skala (z. B. + für eine schwache Reaktion mit Rötung und Papeln, ++ für eine starke Reaktion mit Bläschen, +++ für eine sehr starke Reaktion mit Bullae – großen Blasen).
- Reizreaktionen: Manchmal können Reizreaktionen (aufgrund der Konzentration der Substanz oder des Pflasters) auftreten und sich als Rötung äußern. Reizreaktionen verursachen jedoch in der Regel eher Brennen oder Schmerzen als Juckreiz und klingen zwischen den Messungen ab oder bleiben unverändert, im Gegensatz zu allergischen Reaktionen, die stärker ausgeprägt sind. Ein erfahrener Dermatologe kann in der Regel anhand des Aussehens, der Haptik (Verhärtung/Verdickung) und der Veränderung im Laufe der Zeit zwischen einer allergischen und einer Reizreaktion unterscheiden.
- Falsch-Positive und Falsch-Negative: Patch-Tests sind zwar das beste verfügbare Mittel, aber nicht perfekt.
- Falsch positiv: Eine Reaktion kann positiv erscheinen, ist aber tatsächlich auf eine Reizung zurückzuführen (z. B. durch die Konzentration der Testsubstanz, den Klebebandkleber oder das Aufbringen von Pflastern auf überempfindliche oder kürzlich entzündete Haut).
- Falsch-Negativ: Eine Reaktion kann übersehen werden, wenn das Allergen nicht getestet wurde, wenn die getestete Konzentration zu niedrig war, wenn der Patient Medikamente einnahm, die die Reaktion unterdrückten (wie etwa Steroide), wenn die Pflaster auf einen Bereich aufgebracht wurden, der bereits sensibilisiert war und sich derzeit in einer Refraktärphase befindet, oder wenn das Allergen abgespült oder die Pflaster gelöst wurden.
- Relevanz: Ein positiver Patch-Test weist auf eine Allergie hin. Es liegt jedoch am Dermatologen, diese positive Reaktion mit Ihrer Krankengeschichte und dem Aussehen und der Stelle Ihres Ausschlags zu korrelieren, um festzustellen, ob diese spezifische Allergie die Ursache Ihres aktuellen Hautproblems. Eine positive Reaktion auf Nickel ist beispielsweise relevant, wenn sich Ihr Ausschlag unter Ihrer Gürtelschnalle befindet; sie ist weniger wahrscheinlich die Ursache, wenn sich der Ausschlag nur auf Ihren Augenlidern befindet, es sei denn, Sie verwenden eine Wimpernzange oder Augen-Make-up, das Nickel enthält, oder übertragen das Nickel durch Berühren von Nickel und anschließendes Berühren Ihrer Augenlider.
Für die genaue Interpretation der Patch-Testergebnisse und die Bestimmung ihrer klinischen Relevanz für Ihre Hautprobleme ist die Expertise eines ausgebildeten Dermatologen unerlässlich.
Testreihe: Welche Allergene werden getestet?
Beim Patch-Test werden Panels mit häufigen Allergenen aufgetragen.
- Standardreihen (z. B. European Baseline Series): Dieses Panel umfasst die häufigsten Ursachen für allergische Kontaktdermatitis in einer bestimmten geografischen Region. Typische Allergene sind Nickelsulfat, Duftstoffmischung I und II, Perubalsam, Kaliumdichromat, Kobaltchlorid, Neomycinsulfat, P-Phenylendiamin (PPD), Formaldehydabspalter, Methylisothiazolinon (MI) / Methylchloroisothiazolinon (MCI) und andere.
- Erweiterte Serie: Abhängig von der Krankengeschichte des Patienten (z. B. Beruf, Hobbys, Verwendung bestimmter Produkte) können zusätzliche Paneltests auf Allergene durchgeführt werden, die häufig in Kosmetika, Gummi, Kunststoffen, Metallen, topischen Medikamenten, Zahnmaterialien usw. vorkommen.
- Benutzerdefinierte Tests: In Fällen, in denen ein bestimmtes Produkt (wie etwa eine Feuchtigkeitscreme, ein Kosmetikum oder ein Arbeitsmittel) dringend verdächtig ist und die Standardtests keine Antworten liefern, kann der Dermatologe die eigenen Produkte oder Materialien des Patienten nach entsprechender Vorbereitung und Verdünnung testen, um sicherzustellen, dass sie in der Testkonzentration nicht reizend wirken.
Die Auswahl der zu testenden Allergene basiert auf der Krankengeschichte des Patienten, der Stelle und dem Erscheinungsbild des Ausschlags sowie der klinischen Beurteilung des Dermatologen.
Häufige Allergene, die durch Patch-Tests identifiziert werden
Obwohl die Liste potenzieller Kontaktallergene lang ist, werden einige Substanzen deutlich häufiger als Auslöser identifiziert als andere. Die Kenntnis dieser häufigen Auslöser ist für Personen mit Verdacht auf Kontaktdermatitis hilfreich, schon vor einem formellen Test.
- Metalle:
- Nickelsulfat: Das weltweit am häufigsten vorkommende Kontaktallergen. Kommt in Schmuck (insbesondere Modeschmuck), Gürtelschnallen, Knöpfen, Reißverschlüssen, Münzen, Mobiltelefonen, Werkzeugen, Schlüsseln, Metallmöbeln, Laptops und sogar in einigen Lebensmitteln vor.
- Kobaltchlorid: Verursacht häufig zusammen mit Nickel Allergien. Kommt in Metalllegierungen (einschließlich Edelstahl und Modeschmuck), Pigmenten (blau, grün), Zement, Keramik und einigen medizinischen Geräten vor.
- Kaliumdichromat: Kommt in Zement, Leder (Gerbstoff), Farbstoffen, einigen Hölzern und Metallbeschichtungen vor. Berufsallergen für Bauarbeiter, Lederarbeiter und andere.
- Düfte: Sie sind eine Hauptursache für allergische Kontaktdermatitis durch Kosmetika und Toilettenartikel. Der Begriff „Duftstoff“ auf einem Zutatenetikett kann viele verschiedene Chemikalien repräsentieren. Häufige allergene Duftstoffe werden in Mischungen (Duftstoffmischung I und II) oder als einzelne Chemikalien (z. B. Eugenol, Isoeugenol, Geraniol, Zimt, Zimtalkohol, Eichenmoos Absolue) getestet. Sie sind in Parfüms, Kölnisch Wasser, Deodorants, Seifen, Shampoos, Lotionen, Kosmetika, Lufterfrischern, Reinigungsprodukten und sogar einigen „unparfümierten“ Produkten mit maskierenden Duftstoffen enthalten.
- Konservierungsstoffe: Wird verwendet, um mikrobielle Kontamination in wasserhaltigen Produkten wie Kosmetika, Lotionen, Shampoos, Reinigungsmitteln, Farben und topischen Medikamenten zu verhindern. Häufige Allergene sind:
- Isothiazolinone (Methylisothiazolinon – MI, Methylchloroisothiazolinon – MCI): Starke Allergene, die in vielen Rinse-off- (Shampoos, Duschgels) und Leave-on-Kosmetika (Lotionen, Tücher) sowie Industrieprodukten vorkommen. Ihre weit verbreitete Verwendung hat zu einem Anstieg von Allergien geführt.
- Formaldehydabspalter (z. B. Quaternium-15, DMDM-Hydantoin, Imidazolidinylharnstoff, Diazolidinylharnstoff): Diese Konservierungsmittel setzen langsam geringe Mengen Formaldehyd frei, ein bekanntes Allergen. Sie sind in Kosmetika, Toilettenartikeln und einigen Industrieprodukten enthalten.
- Andere Konservierungsmittel wie Iodopropynylbutylcarbamat (IPBC) oder manchmal Parabene können ebenfalls Allergien auslösen.
- Kautschukchemikalien: Wird bei der Herstellung von Gummiprodukten verwendet, um diese elastisch, robust und langlebig zu machen. Es kommt in Gummihandschuhen, Schuhen, elastischen Hosenbünden, Kondomen, Luftballons, Reifen, Klebstoffen und medizinischen Geräten vor. Zu den häufigsten allergenen Chemikalien gehören Thiurame, Mercaptoverbindungen und Carbamate.
- Topische Antibiotika: Auf die Haut aufgetragene Medikamente. Neomycinsulfat (in vielen rezeptfreien Antibiotika-Cremes wie Neosporin enthalten) und Bacitracin sind häufige Allergene.
- Paraphenylendiamin (PPD): Eine Chemikalie, die in permanenten Haarfärbemitteln (insbesondere dunklen Farben), temporären Tätowierungen („schwarzes Henna“) und einigen dunklen Textilien vorkommt. Ein sehr starkes Allergen, das schwere Reaktionen hervorrufen kann.
- Epoxidharz: Ein Kunststoffmaterial, das in Klebstoffen (Sekundenkleber, Epoxidkleber), Beschichtungen (Fußböden, Elektronik) und Verbundwerkstoffen verwendet wird. Ein Berufsallergen für viele Berufe.
- Acrylate und Methacrylate: Chemikalien, die in künstlichen Nägeln (Gelnägel, Acrylnägel), Zahnmaterialien, medizinischen Klebstoffen und einigen Beschichtungen verwendet werden. Allergien treten immer häufiger auf, insbesondere bei unsachgemäßer Anwendung künstlicher Nägel, die zu Hautkontakt führt.
- Topische Kortikosteroide: Obwohl verwendet, um behandeln Es kann zu Dermatitis, einer Allergie gegen das spezifische Steroidmolekül selbst oder den Grundbestandteil der Creme/Salbe kommen. Dies ist seltener, aber wichtig, um festzustellen, ob sich ein Ausschlag durch eine Steroidbehandlung verschlimmert oder nicht abheilt.
- Pflanzenchemikalien: Während viele Pflanzenbestandteile wohltuend wirken, lösen manche allergische Reaktionen aus. Urushiol ist ein klassisches Beispiel und verursacht schwere Reaktionen auf Giftefeu, Gifteiche und Giftsumach. Perubalsam, ein klebriges Baumharz, ist eine Mischung allergener Chemikalien, die als Duftstoff, Aromastoff und in einigen topischen Medikamenten verwendet wird; eine Allergie deutet oft auf eine Überempfindlichkeit gegenüber verwandten Substanzen hin.
Dies ist keine vollständige Liste, deckt aber viele der häufigsten Allergene ab, die in einer Standard-Patch-Testreihe getestet werden. Wenn Ihr Hautarzt aufgrund Ihrer Anamnese eine Exposition gegenüber weniger häufigen Allergenen vermutet, wird er gezielt auf diese testen.
Interpretation komplexer Ergebnisse und Fallstricke
Obwohl der Epikutantest der Goldstandard ist, ist die Interpretation der Ergebnisse nicht immer einfach und erfordert die Expertise eines ausgebildeten Dermatologen. Es kann Nuancen und potenzielle Fallstricke geben:
- Unterscheidung zwischen allergischen und irritativen Reaktionen: Wie bereits erwähnt, können Substanzen manchmal eine Reizreaktion an der Teststelle auslösen, die einer schwachen allergischen Reaktion ähneln kann. Ein erfahrener Dermatologe beurteilt sorgfältig Morphologie, Haptik (Verhärtung/Verdickung) und Verlauf der Reaktion zwischen den Messungen (48 Stunden vs. 72–96 Stunden vs. später), um zwischen Reizung (in der Regel abklingend, nicht verhärtet, Brennen/Wundsein) und echter Allergie (anhaltend/verschlimmernd, verhärtet, juckend, oft Papeln/Bläschen) zu unterscheiden.
- Falsch-Positive: Auch andere Faktoren als eine echte Allergie können eine Reaktion an der Teststelle hervorrufen und so zu einem falsch positiven Ergebnis führen:
- Reizung durch die Testsubstanz oder das Vehikel: Einige Substanzen oder die Grundlage, in die sie eingemischt werden, können leicht reizend wirken, insbesondere wenn der Patient sehr empfindliche Haut hat oder die Hautbarriere beeinträchtigt ist.
- „Angry-Back-Syndrom“: Wenn ein Patient eine sehr starke allergische Reaktion auf ein oder mehrere Allergene zeigt oder an einer anderen Stelle des Körpers eine aktive Dermatitis hat, kann seine Haut allgemein überreagieren. Dies kann zu leichten, unspezifischen Entzündungsreaktionen an verschiedenen anderen Teststellen führen, selbst bei Substanzen, gegen die der Patient nicht wirklich allergisch ist. Ein ausgebildeter Dermatologe erkennt dieses Muster und ignoriert diese schwachen, weit verbreiteten Reaktionen.
- Druck-/Kanteneffekte: Manchmal kann der Druck des Pflasters oder eine Reizung an den Rändern des Pflasters eine nicht-allergische Rötung verursachen.
- Falsch-Negative: Auch bei Epikutantests kann es vorkommen, dass eine echte Allergie nicht erkannt wird:
- Nicht getestetes Allergen: Wenn das spezifische Allergen, das den Ausschlag des Patienten verursacht, nicht in der getesteten Allergengruppe enthalten ist. Deshalb ist eine gründliche Anamnese wichtig, um geeignete Allergene auszuwählen.
- Falsche Konzentration oder falsches Vehikel: Das Allergen kann in einer Konzentration getestet werden, die zu niedrig ist, um bei einer sensibilisierten Person eine Reaktion hervorzurufen, oder in einer Basis gemischt werden, die es nicht richtig in die Haut eindringen lässt. Standardisierte Testkits sollen dies minimieren.
- Unterdrückte Reaktion: Die Einnahme oraler Kortikosteroide (insbesondere in höheren Dosen) oder die Anwendung starker topischer Steroide auf dem Testbereich vor dem Test kann die Immunantwort unterdrücken und eine positive Reaktion verhindern.
- Prüfbereich Feuerfest: Bei einem sehr aktiven, großflächigen Ausschlag können die T-Zellen vorübergehend erschöpft oder an anderer Stelle lokalisiert sein, was zu einer fehlenden Reaktion im Testbereich führt. Oftmals ist es am besten, den Test durchzuführen, wenn der Ausschlag im Testbereich relativ ruhig ist.
- Lesefehler: Es fehlt eine schwache, aber echte positive Reaktion.
- Verzögerte Reaktion: Manche Reaktionen können sehr spät auftreten und erst nach 5–7 Tagen oder später sichtbar sein. Das Übersehen dieser späteren Messungen kann zu einem falsch negativen Ergebnis führen.
- Relevanz positiver Reaktionen: Ein positiver Patch-Test weist lediglich auf eine Allergie gegen eine Substanz hin. Der Dermatologe muss diesen Befund dann mit der Expositionsgeschichte des Patienten und dem Muster seines Hautausschlags korrelieren, um festzustellen, ob diese spezifische Allergie die Ursache ihrer aktuellen Dermatitis. Manchmal reagieren Personen positiv auf Substanzen, denen sie in letzter Zeit nicht ausgesetzt waren oder die den Ort ihres Ausschlags nicht erklären; dies sind echte Allergien, aber möglicherweise nicht der Schuldige für die aktuell Problem.
Die Interpretation von Epikutantestergebnissen erfordert nicht nur die Identifizierung von Reaktionen, sondern auch das Verständnis des klinischen Kontexts, möglicher Fallstricke und des Verhaltens verschiedener Allergene. Diese Expertise ist ein wichtiger Grund, warum Epikutantests von einem Dermatologen mit Erfahrung in Kontaktdermatitis durchgeführt und ausgewertet werden sollten.
Behandlung nach der Diagnose: Strikte Vermeidung ist der Schlüssel
Sobald die spezifischen Allergene, die Ihre allergische Kontaktdermatitis verursachen, durch einen Patch-Test identifiziert wurden, ist der Eckpfeiler der Behandlung strikte Vermeidung dieser Substanzen. Es gibt keine Heilung für die Allergie selbst (Ihr Immunsystem bleibt sensibilisiert), aber indem Sie den Kontakt mit dem Auslöser vermeiden, können Sie zukünftigen Ausschlägen vorbeugen und die Heilung eines bestehenden Ausschlags ermöglichen.
- Aufklärung zur Vermeidung: Ihr Hautarzt informiert Sie ausführlich über die Allergene, auf die Sie reagiert haben, und deren häufiges Vorkommen. Außerdem gibt er Ihnen Tipps, wie Sie diese in Ihrem Alltag, Beruf und Umfeld vermeiden können. Dazu gehören schriftliche Informationen, Listen mit alternativen Produkttypen und Strategien zur Identifizierung versteckter Allergene.
- Lesen der Zutatenetiketten: Es ist wichtig, die Inhaltsstofflisten auf Produkten sorgfältig zu lesen. Ihr Hautarzt wird Sie über die spezifischen chemischen Bezeichnungen auf den Produktetiketten informieren, um Ihre Allergene zu identifizieren. Bei komplexen Allergenen wie Duftstoffen oder Konservierungsstoffen kann dies schwierig sein. Wenn Sie gegen Duftstoffmischungen allergisch sind, sollten Sie Produkte mit der einfachen Bezeichnung „Duftstoff“ oder „Parfum“ meiden.
- Sichere Produkte finden: Ihr Hautarzt empfiehlt Ihnen möglicherweise bestimmte Marken oder Produktarten (Hautpflege, Kosmetik, Haushaltsprodukte usw.), die Ihre spezifischen Allergene weniger wahrscheinlich enthalten. Produkte mit der Aufschrift „hypoallergen“ oder „für empfindliche Haut“ sind keine ausreichende Garantie; achten Sie bei einer Duftstoffallergie auf die Kennzeichnung „parfümfrei“ oder stellen Sie sicher, dass Ihr spezielles Konservierungsmittel oder Metallsalz nicht enthalten ist.
- Beschäftigungsstrategien: Wenn Ihre Allergie mit Ihrer Arbeit zusammenhängt, kann Ihr Hautarzt mit Ihnen und gegebenenfalls einem Arbeitsmediziner zusammenarbeiten, um Möglichkeiten zur Vermeidung einer Belastung am Arbeitsplatz zu ermitteln (z. B. durch das Tragen spezieller Handschuhe, die Verwendung anderer Materialien, die Änderung der Aufgaben).
- Behandlung von aktivem Hautausschlag: Während Vermeidung neuen Hautausschlägen vorbeugt, kann eine Behandlung zur Beseitigung einer bestehenden Dermatitis erforderlich sein. Dazu gehört typischerweise die Anwendung topischer Kortikosteroide (die unbedenklich sind, sofern Sie nicht allergisch auf das jeweilige Steroid oder die entsprechende Basis reagieren, was durch den Patch-Test festgestellt worden wäre), um Entzündungen und Juckreiz zu lindern. In schweren Fällen kann eine kurze orale Kortikosteroidbehandlung erforderlich sein.
- Barrierereparatur: Die Verwendung sanfter Reinigungs- und Feuchtigkeitsprodukte ist wichtig, um die Hautbarriere wiederherzustellen, die durch die Dermatitis geschädigt werden kann. Eine gesunde Barriere kann die Haut auch in Zukunft weniger anfällig für das Eindringen geringer Mengen von Allergenen oder Reizstoffen machen.
- Information der Gesundheitsdienstleister: Es ist wichtig, andere Ärzte, Zahnärzte oder medizinisches Fachpersonal über Ihre Allergien zu informieren, insbesondere wenn sie Ihnen möglicherweise topische Medikamente verschreiben oder Materialien (wie Zahnkomposit, Bandagen, chirurgische Implantate) verwenden, die Ihre Allergene enthalten könnten.
Eine strikte Vermeidung erfordert Wachsamkeit und kann eine Herausforderung sein, ist jedoch die wirksamste Methode, um allergische Kontaktdermatitis in den Griff zu bekommen und Ihre Lebensqualität durch die Verhinderung chronischer, unangenehmer Hautausschläge deutlich zu verbessern.
Haut-Pricktest: Ein anderer Test für eine andere Allergie
Es ist wichtig, den Patch-Test nicht zu verwechseln mit Haut-Pricktest, da es sich um Tests für verschiedene Arten von Allergien handelt.
- Was es ist: Beim Pricktest wird ein kleiner Tropfen eines flüssigen Allergenextrakts auf die Hautoberfläche (meist Unterarm oder oberer Rücken) geträufelt und anschließend mit einer kleinen Lanzette durch den Tropfen in die Hautoberfläche gestochen. Dadurch gelangt eine winzige Menge des Allergens in die äußerste Hautschicht.
- Was getestet wird: Haut-Pricktests testen auf sofortige (Typ I) Überempfindlichkeitsreaktionen vermittelt durch IgE Antikörper und die Freisetzung von Histamin.
- Ergebnisse: Wenn Sie allergisch sind, bilden sich innerhalb von 15 bis 20 Minuten an der Stelle, an der das spezifische Allergen aufgetragen wurde, eine Quaddel (ein juckender Ausschlag) und eine Rötung um die Quaddel herum. Dies ist die klassische „positive“ Reaktion beim Pricktest.
- Was es diagnostiziert: Mithilfe eines Haut-Pricktests lassen sich Allergien auf den ersten Blick gegen eingeatmete Allergene (wie Pollen, Hausstaubmilben, Schimmel, Tierhaare) und Nahrungsmittelallergene diagnostizieren, die typischerweise Symptome wie allergische Rhinitis (Heuschnupfen), Asthma, allergische Konjunktivitis (juckende Augen) oder sofortige Urtikaria (Nesselsucht), Schwellungen oder Anaphylaxie hervorrufen.
- Dermatologe vs. Allergologe: Obwohl einige Dermatologen Hautstichproben durchführen (insbesondere auf Umweltallergene, die zu Ekzemschüben beitragen), werden diese Tests häufiger von Allergologen/Immunologen durchgeführt und ausgewertet.
Einfache Erklärung: Der Haut-Pricktest wird bei schnell auftretenden Allergien (wie Heuschnupfen oder bestimmten Nahrungsmittelallergien) eingesetzt, die schnell Nesselsucht oder Atemprobleme verursachen. Der Patch-Test hingegen wird bei langsam auftretenden Allergien (wie beispielsweise einem Ausschlag durch Giftefeu) eingesetzt, bei denen sich ein verzögerter Ausschlag an der Stelle ausbildet, an der Sie etwas berührt haben.
Es kommt selten vor, dass dieselbe Substanz sowohl eine sofortige (Typ I) als auch eine verzögerte (Typ IV) allergische Reaktion auslöst, obwohl dies durchaus vorkommen kann (z. B. kann eine Latexallergie sowohl sofortigen Nesselausschlag bei Kontakt als auch einen verzögerten Hautausschlag in Form einer Kontaktdermatitis auslösen). Die Art des empfohlenen Allergietests hängt ganz von der Art der Reaktion und den Symptomen ab, die bei Ihnen auftreten. Der Epikutantest ist der richtige Test zur Abklärung eines Verdachts auf eine allergische Kontaktdermatitis.
Umweltallergene in Antalya und Relevanz für Tests
Antalya hat, wie jeder andere geografische Ort, seine eigenen Umweltfaktoren und potenziellen Allergene. Das Wissen darüber kann manchmal relevant sein, wenn man bedenkt Allergietests in Antalya oder das Verstehen potenzieller Auslöser.
- Pollen: Antalya an der Mittelmeerküste hat je nach lokaler Flora (Bäume, Gräser, Unkraut) unterschiedliche Pollenflugzeiten. Luftgetragene Pollen sind eine häufige Ursache für Allergien (Heuschnupfen, allergisches Asthma). Obwohl Pollen typischerweise keine allergische Kontaktdermatitis im klassischen Sinne verursachen, können sie auf der Haut landen und dort Entzündungen hervorrufen, insbesondere bei Personen mit schwerem Ekzem (luftgetragene Kontaktdermatitis). Ein Pricktest auf lokale Pollen kann für Personen in Antalya mit saisonalen Atemwegssymptomen oder Ekzemen, die mit der Pollenflugsaison in Zusammenhang zu stehen scheinen, sinnvoll sein.
- Sonnenlicht und Hitze: Antalya ist bekannt für seinen reichlichen Sonnenschein und die Hitze, insbesondere im Sommer. UV-Strahlung und Hitze sind zwar keine Allergene, lösen aber Entzündungen aus und können verschiedene Hauterkrankungen verschlimmern, darunter Rosazea, Ekzeme und Lichtempfindlichkeitsreaktionen (wie die polymorphe Lichtdermatose). Sonnenbrand (akute Entzündung) und Hitzeausschlag sind direkte Reizreaktionen. Wenn ein Ausschlag mit Sonneneinstrahlung in Zusammenhang zu stehen scheint, würde ein Dermatologe in Antalya eher Lichtempfindlichkeit als eine Kontaktallergie untersuchen.
- Pflanzen: Der Mittelmeerraum ist von einer vielfältigen Pflanzenwelt geprägt. Bestimmte Pflanzen können bei Berührung entweder Reizreaktionen (z. B. einige Wolfsmilcharten) oder bei sensibilisierten Personen eine allergische Kontaktdermatitis auslösen (z. B. bestimmte Pflanzen aus der Familie der Korbblütler (Asteraceae/Compositae) wie Chrysanthemen, Gänseblümchen und Ambrosia, die häufige Allergene wie Sesquiterpenlactone enthalten). Wenn Ihr Hautausschlagmuster auf den Kontakt mit bestimmten Pflanzen aus Gärten oder der Natur in Antalya hindeutet, könnte Ihr Hautarzt einen Test auf relevante Pflanzenallergene in Erwägung ziehen (häufig im Rahmen einer erweiterten Epikutantestreihe).
- Klimafaktoren und Mikroben: Hohe Luftfeuchtigkeit, insbesondere an der Küste von Antalya, kann die Feuchtigkeit der Hautoberfläche und das mikrobielle Wachstum beeinflussen (z. B. Malassezia Hefepilze), die möglicherweise zu Erkrankungen wie seborrhoischer Dermatitis oder Pilzakne beitragen, die manchmal mit allergischen Reaktionen verwechselt werden können. Obwohl es sich nicht um eine Kontaktallergie handelt, handelt es sich um entzündliche Erkrankungen, die durch die Umwelt beeinflusst werden.
- Wasserhärte: Der Mineralgehalt des Leitungswassers kann variieren und bei manchen Menschen mit empfindlicher Haut oder Ekzemen zu Reizungen führen, insbesondere bei häufigem Waschen.
Während sich der Patch-Test auf Substanzen konzentriert, die bei Kontakt verzögerte allergische Reaktionen hervorrufen, kann die Kenntnis der lokalen Umweltfaktoren in Antalya Ihrem Dermatologen dabei helfen, potenzielle Auslöser einzuschätzen und festzustellen, ob ein Allergietest (Patch-Test oder manchmal ein Pricktest auf eingeatmete Allergene) die richtige Vorgehensweise für Ihre Symptome ist.
Allergietests in Antalya finden
Wenn Sie in Antalya sind und chronische oder wiederkehrende Hautausschläge haben, von denen Sie vermuten, dass sie auf eine Allergie oder Empfindlichkeit zurückzuführen sind, wenden Sie sich an einen Fachmann Allergietests in Antalya Dienstleistungen ist problemlos möglich.
- Konsultieren Sie einen qualifizierten Dermatologen: Der erste Schritt besteht darin, einen Beratungstermin bei einem qualifizierten Dermatologen in Antalya zu vereinbaren. Dermatologen sind Spezialisten für die Diagnose und Behandlung von Kontaktdermatitis und führen Patch-Tests durch. Suchen Sie nach Dermatologen, die in renommierten Kliniken oder Krankenhäusern praktizieren.
- Forschungskliniken und Krankenhäuser: Antalya verfügt über einen gut entwickelten Gesundheitssektor mit privaten Kliniken und Krankenhäusern, die dermatologische Leistungen anbieten. Sie können online nach Kliniken suchen, nach Dermatologen mit Erfahrung in Kontaktdermatitis oder Allergietests suchen und Patientenbewertungen lesen, falls verfügbar. Viele größere Krankenhäuser verfügen über Abteilungen für internationale Patienten.
- Verfügbarkeit von Patch-Tests: Seriöse dermatologische Praxen in Antalya sind für die Durchführung von Epikutantests ausgestattet. Sie haben in der Regel Zugriff auf Standard-Patch-Testreihen (wie die European Baseline Series) und ggf. zusätzliche Panels, um auf ein breiteres Spektrum an Allergenen zu testen. Bei Bedarf sind auch individuelle Tests Ihrer eigenen Produkte möglich.
- Zugriff auf Dienste als Einwohner oder Tourist: Ob Sie in Antalya wohnen oder zu Besuch sind (vielleicht aufgrund medizinischer Tourismusleistungen), Sie können dermatologische Beratungen und Allergietests in Anspruch nehmen. Viele Kliniken bieten auch internationale Patienten an und bieten ihre Dienste möglicherweise auf Englisch an oder verfügen über Übersetzer.
Wenn Sie in Antalya einen Dermatologen für einen Allergietest aufsuchen, fragen Sie nach seiner Erfahrung mit Patch-Tests, den von ihm verwendeten Allergen-Panels und dem Ablauf des mehrtägigen Verfahrens.
Leben mit Kontaktallergien
Die Diagnose einer Kontaktallergie durch einen Epikutantest schafft Klarheit, erfordert aber auch die Bereitschaft zur strikten Vermeidung. Mit Wissen und Wachsamkeit lässt sich das Leben mit einer festgestellten Kontaktallergie meistern.
- Werden Sie zum Experten für Ihre Allergene: Lernen Sie die chemischen Namen Ihrer spezifischen Allergene kennen und wissen Sie, wo sie häufig vorkommen. Bedenken Sie, dass sie auch in scheinbar nicht verwandten Produkten vorkommen können (z. B. ein Duftstoffallergen sowohl in Parfüm als auch in Waschmittel).
- Lesen Sie die Zutatenlisten sorgfältig durch: Dies ist Ihr wichtigstes Mittel zur Vermeidung. Achten Sie auf die chemischen Namen Ihrer Allergene auf den Produktetiketten. Aufgrund komplexer Formulierungen kann dies eine Herausforderung sein. Achten Sie daher bei einer Duftstoffallergie unbedingt auf Etiketten wie „duftfrei“.
- Wählen Sie Produkte sorgfältig aus: Wählen Sie Produkte (Hautpflege, Kosmetik, Toilettenartikel, Haushaltsreiniger usw.), die frei von den von Ihnen identifizierten Allergenen sind. Ihr Hautarzt kann Ihnen bestimmte Marken oder Produkttypen empfehlen.
- Andere informieren: Informieren Sie enge Familienangehörige über Ihre Allergien, insbesondere wenn diese Produkte für den Haushalt kaufen. Informieren Sie Ihren Arbeitgeber, wenn Sie berufsbedingte Allergien haben.
- Verwenden Sie Schutzausrüstung: Wenn eine Vermeidung in bestimmten Situationen schwierig ist (z. B. bei beruflicher Exposition), verwenden Sie geeignete Schutzausrüstung wie Handschuhe oder Kleidungsbarrieren aus Materialien, gegen die Sie nicht allergisch sind.
- Seien Sie vorsichtig mit neuen Produkten: Selbst Produkte mit der Aufschrift „hypoallergen“ oder „für empfindliche Haut“ können seltenere Allergene enthalten. Wenn Sie stark allergisch reagieren, sollten Sie neue Produkte zunächst auf einer kleinen Hautstelle testen, bevor Sie sie großflächig anwenden.
- Medizinische Identifikation: Tragen Sie gegebenenfalls ein medizinisches Notfallarmband oder eine Karte mit Ihren Allergien bei sich, insbesondere wenn es sich um schwere Allergien oder Allergien gegen häufig verwendete medizinische Substanzen (wie z. B. topische Antibiotika) handelt.
- Flares verwalten: Besprechen Sie mit Ihrem Hautarzt die Behandlung von versehentlicher Exposition oder Krankheitsausbrüchen (normalerweise mit topischen Kortikosteroiden).
- Unterstützung suchen: Das Leben mit chronischen Hautproblemen und der Notwendigkeit strikter Vermeidung kann eine Herausforderung sein. Nehmen Sie bei Bedarf Kontakt zu Selbsthilfegruppen oder Beratungsstellen auf.
Auch wenn es Mühe erfordert, verbessert eine strikte Vermeidung auf der Grundlage genauer Allergietestergebnisse das Leben von Personen mit allergischer Kontaktdermatitis erheblich und befreit sie von chronischen Ausschlägen und Beschwerden.
Abschluss
Chronische oder wiederkehrende Hautausschläge werden oft durch Allergien oder Empfindlichkeiten gegenüber Stoffen in unserer Umwelt und alltäglichen Produkten verursacht oder verschlimmert. Allergietests in Antalya, insbesondere Patch-Test Die von einem qualifizierten Dermatologen durchgeführte Untersuchung ist das wichtigste diagnostische Instrument zur Identifizierung der spezifischen Allergene, die für eine allergische Kontaktdermatitis verantwortlich sind – eine verzögerte, immunvermittelte Reaktion, die bei Kontakt mit Auslösern wie Nickel, Duftstoffen oder Konservierungsstoffen juckende, entzündete Hautausschläge verursacht. Für eine effektive Behandlung ist es entscheidend, den Unterschied zwischen dieser echten Allergie (diagnostiziert durch Epikutantest) und der irritativen Kontaktdermatitis (eine direkte, nicht-allergische Reaktion) zu verstehen.
Der Epikutantest ist ein mehrtägiger Prozess, bei dem standardisierte Allergenproben auf die Haut aufgetragen werden. Anschließend werden Messungen nach 48 und 72–96 Stunden (oder später) durchgeführt, um verzögerte Entzündungsreaktionen zu identifizieren. Die genaue Interpretation dieser Ergebnisse erfordert die Expertise eines ausgebildeten Dermatologen, um echte allergische Reaktionen von Reizreaktionen zu unterscheiden und positive Befunde mit der Krankengeschichte und dem Hautausschlagmuster des Patienten zu korrelieren.
Sobald Allergene identifiziert sind, ist die strikte Vermeidung dieser Substanzen in allen Lebensbereichen, einschließlich Hautpflege, Kosmetik, Kleidung, Schmuck und beruflicher Exposition, der Eckpfeiler der Behandlung. Das Lesen von Inhaltsstoffetiketten und die Suche nach allergenfreien Produkten sind für Menschen mit Kontaktallergien wichtige Fähigkeiten.
Angesichts Allergietests in Antalya bietet Zugang zu erfahrenen Dermatologen, die Patch-Tests mit Standard- und ggf. individuellen Allergen-Panels durchführen können. Die lokalen Dermatologen wissen außerdem, wie spezifische Umweltfaktoren in Antalya, wie z. B. Pollensaison oder Klimabedingungen, Hautsymptome beeinflussen oder im Diagnoseprozess berücksichtigt werden müssen.
Die genaue Bestimmung Ihrer Auslöser durch professionelle Allergietests ermöglicht es Ihnen, die Gesundheit Ihrer Haut selbst zu kontrollieren. Das Leben mit Kontaktallergien erfordert zwar Wachsamkeit und Anpassung, doch die strikte Vermeidung auf der Grundlage eindeutiger Testergebnisse ist der effektivste Weg, chronischen Hautausschlägen vorzubeugen, Beschwerden zu lindern und Ihre Lebensqualität deutlich zu verbessern. So können Sie sich in Ihrer Umgebung, ob in Antalya oder anderswo, wohler und sicherer bewegen.
Entdecken Sie die Expertise von Dr. Ebru Okyay, Ihrem vertrauenswürdigen Hautarzt In Antalya. Ob Sie medizinische Hautprobleme behandeln oder Ihre natürliche Schönheit mit kosmetischen Behandlungen verbessern möchten, Dr. Okyay hilft Ihnen. Mit individueller Pflege und fortschrittlichen Techniken war es nie einfacher, Ihre Hautziele zu erreichen.
